糖尿病のステージごとの症状は?合併症のリスクやステージごとの治療法についても解説
「糖尿病ではステージごとにどのような症状が現れるのか」
「喉の渇きや手足の痺れといった代表的な症状はどの段階で見られるのか知りたい」
「ステージごとの治療法や予防のポイントは?」
原因が分からない異常な喉の渇きやトイレに行く頻度の増加、日中の倦怠感などが現れている方の中には、糖尿病の可能性を疑い、このような疑問をお持ちの方もいると思います。
糖尿病は、膵臓で作られるインスリンというホルモンのバランスが崩れることで、血液中のブドウ糖をうまく消費できなくなる病気です。
これによって、血液中のブドウ糖濃度(血糖値)が高い状態が続くことに特徴があります。
もっとも、単に血糖値が高いだけでは、目立った症状が現れないことがほとんどです。
そのため、発症の初期には自覚症状がほとんど見られず、本人も気づかないことが少なくありません。
しかし、放置することで徐々に血管や神経が傷つけられ、さまざまな症状や異常が現れるようになります。
冒頭で述べた症状にも、糖尿病による血糖値の上昇が関わっているケースがあるのです。
そして、糖尿病は進行度合いによってステージが分かれており、それぞれのステージで見られる症状にも違いがあります。
本記事では、糖尿病のステージごとに現れる主な症状やステージに応じた治療法について解説します。
糖尿病で最も注意が必要なのは、症状の進行・悪化によって、生命に関わる重篤な病気が合併しやすい点です。
そのようなリスクを回避するためには、なるべく早期に適切な対応を行い、血糖値を安定させることが必要不可欠といえます。
糖尿病を予防するために意識したい生活のポイントについても解説しますので、血糖値が高いことや異常を指摘されたことがある方はぜひ参考にしてみてください。
1.ステージ別|糖尿病の主な症状
糖尿病は、進行度合いに応じてステージがあります。
具体的には、以下のようなステージに分かれており、それぞれのステージで現れる症状にも違いがあります。
- 予備群(境界型)
- 初期
- 進行期
- 重症期
特にステージが進行するにつれてインスリンの量が減少していき、さらに血糖値のコントロールが悪くなることが多いです。
これによって、重篤な合併症を引き起こしたり治療法の選択肢が限られたり、生活や仕事にも影響が生じてしまうことが少なくありません。
そのため、なるべく早期にリスクに気づき、適切な治療を開始することが重要です。
(1)予備群(境界型)
予備群は、糖尿病境界型とも呼ばれるステージです。
具体的には、血糖値が正常値を少し上回った状態のことをいい、以下のような数値の場合に診断がなされます。
| 検査項目 | 境界型の診断基準値 |
| 空腹時血糖値 | 110~125㎎/dL |
| 食後血糖値(または75gブドウ糖負荷試験) | 140~199㎎/dL |
| HbA1c | 5.6~6.4% |
なお、この時点では自覚症状はほとんどないことが多いです。
そのため、本人も検診などで指摘されて初めて気づくケースが多いといえます。
この時点では糖尿病を発症しているわけではないため、適切な治療を行い、血糖値を正常な範囲に保つことができれば大きな問題はありません。
しかし、血糖値が高い状態を放置することで、徐々に進行していき、糖尿病を発症してしまうリスクが高まります。
糖尿病は、一度発症してしまうと完治するのが難しい病気です。
予備群と指摘された場合には、糖尿病を発症する一歩手前であることを理解し、直ちに内分泌科や糖尿病専門クリニックなどの医療機関で精密検査を受けるようにしましょう。
糖尿病予備群の状態を放置するリスクや診断された場合の対処法については、以下の記事で詳しく解説しています。
(2)初期
予備群の状態を放置することで、糖尿病を発症してしまいます。
具体的には、以下のような数値となっていることが糖尿病と診断される基準です。
| 検査項目 | 糖尿病の診断基準値 |
| 空腹時血糖値 | 126㎎/dL以上 |
| 食後血糖値(または75gブドウ糖負荷試験) | 200㎎/dL以上 |
| HbA1c | 6.5%以上 |
もっとも、発症の初期段階でも自覚症状に乏しいことがあります。
しかし、すでに血糖値が高い状態が長く続いているため、それによって以下のような症状が現れることもあります。
- 尿の回数・量が増える
- 口や喉が異常に渇き、水分補給量が増える
- 日中に強い倦怠感や疲労感が現れる など
特に血糖値が高い状態になると血液がドロドロになり、体は血液の濃度を薄めようとします。
そのため、血管の中に大量の水分が取り込まれてしまい、体の細胞が水分不足に陥ります。
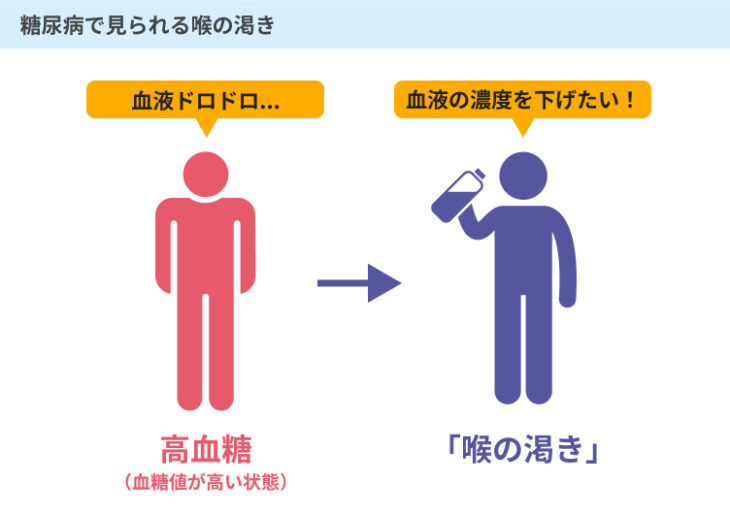
これによって、口や喉が渇き、水分補給の量が増加するのです。
また、血管の中に大量の水分が取り入れられると、体は余分な水分を排出しようとするため、尿の量や回数も増えてしまいます。
このように、多飲と頻尿は、糖尿病の初期症状としてよく知られています。
なお、インスリンのはたらきが弱められると、体はブドウ糖をエネルギーとして利用できなくなります。
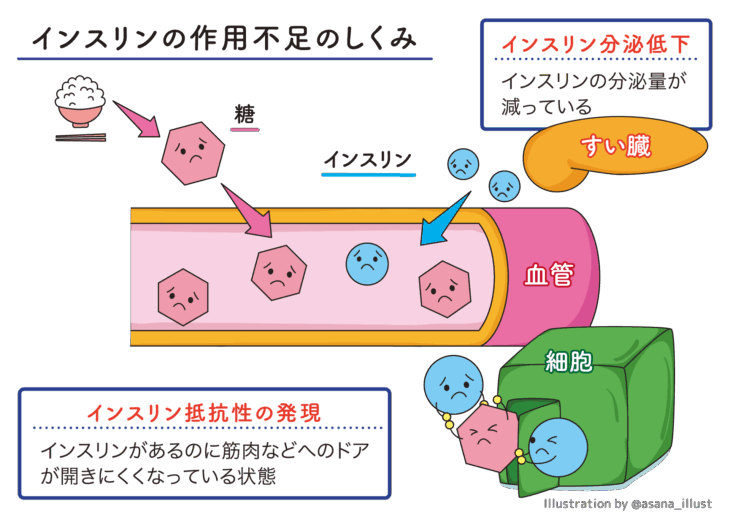
これによって、脳がエネルギー不足に陥ることで、倦怠感や疲れやすさ、日中の眠気などが見られることもあるため、注意が必要です。
もっとも、症状の現れ方や感じ方には個人差があり、この段階でも目立った症状が見られないケースもあります。
そのため、定期的に健康診断などを受診し、血糖値などの検査項目の変化に注意を払うことで早期発見につながります。
糖尿病の初期症状の内容やメカニズム、ほかに考えられる病気などについては、以下の記事もご覧ください。
(3)進行期
糖尿病を発症してから数年間にわたって血糖値のコントロールが不良である場合には、進行期と呼ばれる段階に移行します。
このステージでは、糖尿病による合併症が引き起こされ始めます。
具体的には、以下のような症状が現れるケースが多いです。
- 手足の痺れや痛み
- 足裏の熱さ
- 感覚異常(足の裏に紙や布が貼りついたような感覚など)
- 目のかすみ
- 皮膚の乾燥やかゆみ
- むくみ
- 傷や怪我が治りにくい など
これらの症状は、血糖値が高い状態が続くことで、血管や神経が傷つけられ、臓器や組織に異常が生じることで引き起こされます。
後で述べるように、糖尿病に合併しやすい三大合併症のうち、糖尿病性神経症や糖尿病性網膜症に見られる症状が現れることが多いです。
血糖値が高い状態を放置することで、合併症も進行・悪化するリスクが高まるため、さらに厳格な血糖値の管理が必要となる段階といえるでしょう。
(4)重症期
重症期では、糖尿病による合併症が進行・悪化している状況が多いです。
具体的には、糖尿病性神経症が悪化したことによる足の壊疽や糖尿病性網膜症による視力の低下・失明などが引き起こされていることもあります。
また、この段階では腎臓のはたらきが低下していることもあり、以下のような症状が見られることがあります。
- 蛋白尿(尿の中にタンパク質が漏れ出す)
- 息切れや疲労感
- 皮膚のかゆみ、発疹
- 高カリウム血症(こむら返りや足のつりやすさ) など
腎臓の機能が完全に失われてしまうと、体に不要な物質(老廃物)のろ過ができなくなり、人工透析を余儀なくされることもあるため、注意が必要です。
また、血糖値のコントロールが悪い状態が続くと、動脈硬化や脳卒中、心筋梗塞などの病気を引き起こし、生命にも関わるリスクが高まります。
そのため、合併症の進行や悪化を防ぎ、生活の質(QOL)が大きく損なわれることがないように血糖値の管理やケアを怠らないことが重要です。
2.糖尿病の主な合併症
![]()
糖尿病のステージが進行期から重症期まで進むと、さまざまな合併症を引き起こすことが多いです。
特に代表的な合併症としては、以下が挙げられます。
- 糖尿病性神経症
- 糖尿病性網膜症
- 糖尿病性腎症
これらは糖尿病の進行・悪化とともに合併しやすいことから、「糖尿病の三大合併症」とも呼ばれます。
特に血糖値が高い状態が続くことで細い血管(毛細血管)が傷つきやすくなります。
これらの合併症は、高血糖によって毛細血管が傷つけられることで生じるため、毛細血管障害とも呼ばれることがあります。
三大合併症の詳細やほかに合併しやすい病気、三大合併症が疑われる場合の検査方法などについては、以下の記事で詳しく解説しています。
(1)糖尿病性神経症
糖尿病性神経症は、血糖値が高い状態が続き、神経細胞が傷つけられることによって発症します。
血糖値が高い場合には、血液がドロドロの状態になり、血液の流れが悪くなります。
これによって、神経細胞に必要な酸素や栄養素が運ばれなくなってしまい、次第に傷つけられてしまいます。
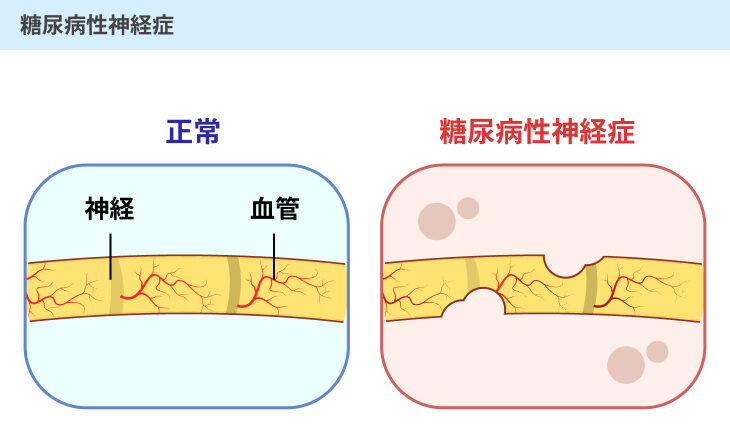
特に末端の神経細胞が傷つきやすく、手足の先に症状が現れることが多いです。
主な症状としては、手指や足先の痺れや痛み、足の裏の熱感などの感覚異常が挙げられます。
手袋や靴下で覆われる範囲で上記のような症状が見られることから、「グローブ・ストッキング型神経障害」と呼ばれることもあります。
また、手足の感覚異常は左右両方で見られる点も特徴です。
三大合併症の中では比較的早い段階で発症することが多く、糖尿病を発症してから概ね数年以内に症状が現れるケースが多数を占めます。
もっとも、初期の段階で軽微な痺れや違和感が生じるケースも10~15%程度見られるという報告もあります。
そのため、両足の先に痛みや痺れなどが同時に見られる場合には、糖尿病性神経症がすでに進行している可能性もあるため、注意が必要です。
糖尿病性神経症で見られる主な症状や予防のためのポイントについては、以下の記事も合わせてご覧ください。
(2)糖尿病性網膜症
糖尿病性網膜症は、目の奥にある網膜という組織を通る毛細血管が詰まったり破れたりすることで生じます。

網膜は視力に関する組織の一部であるため、この部分に異常が生じることで、目のかすみや見えにくさ(視力の低下)などの症状が現れます。
毛細血管が詰まり、血管がこぶのように膨らむことで、網膜が傷つけられたり剥がれたりすると、視野の一部が欠けたり失明したりするリスクが高まるため、注意が必要です。
糖尿病性網膜症も血糖値のコントロールが悪い状態が続くことで、比較的早い段階で症状が現れることがあります。
そのため、手足の痺れなどの感覚異常と合わせて、目のかすみや急激な視力の低下などが生じている場合には、糖尿病による合併症の可能性があります。
なお、糖尿病性網膜症にも症状の進行度合いによってステージが分かれています。
糖尿病性網膜症のステージとそれによる症状や合併しやすい目の病気などについては、以下の記事が参考になります。
(3)糖尿病性腎症
糖尿病性腎症は、毛細血管の詰まりなどによって、腎臓のはたらきが低下してしまう合併症です。
腎臓は、老廃物のろ過・排出、血圧の調整などのはたらきを持っています。
高血糖によって血液がドロドロの状態になると、特に尿を作り出すはたらきを持つ糸球体という器官に異常が生じてしまいます。
糸球体は、老廃物のろ過や体に必要な栄養素の再吸収に関わるはたらきを持っているため、糸球体のはたらきが低下すると、ブドウ糖やタンパク質が尿の中に漏れ出してしまいます。
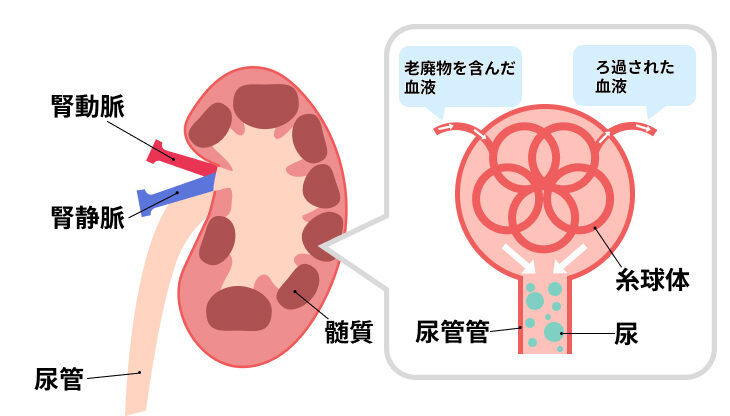
これによって、尿糖や蛋白尿といった症状が現れるのです。
また、体に必要な物質が再吸収されずに尿として排出されることで、体がエネルギー不足に陥り、倦怠感や息切れなどの症状が見られることもあります。
血糖値が高い状態がさらに続くことで糸球体のはたらきが停止すると、尿を作ることができなくなり、老廃物が体に溜まることで浮腫(むくみ)や炎症などが生じることもあるのです。
低下した腎臓の機能をもとに戻すことは難しく、症状が進行・悪化することで人工透析による治療を余儀なくされるケースも少なくありません。
そのため、なるべく早期の段階で治療を開始することが重要です。
糖尿病性腎症で見られる症状やステージごとの治療法については、以下の記事で詳しく解説しています。
3.ステージ別|治療のポイント

すでに述べたように、ステージごとに現れる症状には違いがあります。
そのため、ステージに応じて治療法やポイントも異なることを押さえておきましょう。
以下では、ステージ別に治療の目標や具体的な治療法について解説します。
(1)予備群(境界型)
先ほども述べたように、予備群の段階では、自覚症状がほとんどありません。
そのため、症状に合わせた対処療法ではなく、血糖値を正常な範囲に戻すための治療が行われます。
具体的には、食事の栄養素のバランスを整える食事療法を中心として、適度な運動を行う運動療法がとられることが一般的です。
これは、食事を通じて摂取されるブドウ糖の量を調整し、運動によって適切に消費することが目的となっています。
具体的には、米やパン、麺類などの炭水化物(糖質)に偏った食習慣を見直したり、野菜類を意識的にとりいれたり、栄養素を整えることが大切です。
また、週に数回の頻度でウォーキングやジョギングなどの有酸素運動に取り組むことも意識しましょう。
食事療法と運動療法によって血糖値を正常な範囲に保つことができれば、糖尿病を発症することなく生活や仕事を続けることが可能です。
もっとも、血糖値のコントロールが悪くなれば、糖尿病を発症するリスクも高まってしまいます。
そのため、一時的に生活習慣を改善するだけでなく、継続的に取り組んでいくことが最も重要です。
(2)初期
初期の段階では、すでに血糖値が高い状態が長く続いていることが多いです。
この状態を放置することで、症状が進行・悪化するため、この段階では糖尿病の症状が悪化することや合併症を引き起こすことを予防するための治療が行われます。
合併症を予防するための目標としては、以下のような血糖値の数値が設定されることが一般的です。
| 項目 | 目標値 |
| 空腹時血糖値 | 130㎎/dL未満 |
| 食後血糖値(または75gブドウ糖負荷試験) | 180㎎/dL未満 |
| HbA1c | 7.0%未満 |
治療では、食事の栄養素のバランスに加え、1日の摂取カロリーを整えるほか、運動の頻度や回数を調整することが重要といえます。
食事に関しては、糖質や脂質の過剰摂取を控え、食物繊維やタンパク質、ミネラルを多く含む食材を意識的に摂取することが大切です。
さらに、1日のカロリー摂取量を適切に定め、より厳密な食習慣の改善が必要となります。
また、ウォーキングなどの有酸素運動を15~30分程度、週に3日以上行うことも大切です。
食事療法と運動療法に継続的に取り組むことで、血糖値を適切に管理することができれば、生活や仕事に支障を来すことなく日々を送ることができます。
もっとも、食事と運動を通じて血糖値の改善が見られない場合には、経口血糖降下薬による薬物療法やインスリン注射を用いたインスリン療法がとられることもあります。
なお、症状の進行の程度を把握しながら治療を行うことが最も重要であるため、3~6か月に1回程度の頻度で通院し、血糖値の検査を行う必要があることにも留意しましょう。
糖尿病治療における食事の重要性や食事療法のポイントについては、以下の記事も合わせてご参照ください。
(3)進行期
この段階では、すでに合併症を発症していることがあるため、合併症の進行・悪化を防ぐことが治療の目的となります。
具体的には、食事や運動を中心としつつ、経口血糖降下薬を用いた薬物療法やインスリン療法が追加で行われることが多いです。
また、現れている症状に応じた治療が行われることもあります。
具体的には、糖尿病性神経症による手足の痛みや痺れが見られる場合には、痛みを和らげるための投薬治療が行われることがあります。
腎機能の低下が見られる場合には、食事療法と加えて塩分やタンパク質の摂取制限などが加わることもあることも押さえておきましょう。
なお、継続的な運動に取り組むことも血糖値のコントロールのためには重要ですが、合併症の内容や程度によっては、激しい運動を控える必要があるケースもあります。
このように、具体的な治療方針は、血糖値の状態や現れている症状によって主治医が決める事柄です。
治療の効果を高めるためには、主治医の指示に従い、継続的に運動と生活習慣の改善に取り組むことが重要といえます。
また、1~3か月に1回程度の頻度で通院し、血液検査によって血糖値を定期的に把握するとともに、症状の変化に応じて治療の調整を行うことも大切です。
経口血糖降下薬の種類や特徴、服用の際の注意点などについては、以下の記事で詳しく解説しています。
また、インスリン療法の意義やポイントについては、以下の記事も合わせてご覧ください。
(4)重症期
重症期では、失明や腎機能の低下など、重篤な合併症が生じている場合もあります。
そのような場合には、合併症ごとの専門医との連携のもとに治療や合併症の管理などが行われます。
例えば、糖尿病性腎症の症状が見られる場合には、腎臓内科医などとも連携しながら血糖値のコントロールや治療が行われることになります。
特に腎機能が低下し、慢性腎不全(CKD)に陥った場合には、糸球体の機能が失われ、老廃物を自力でろ過・排出することができないことがほとんどです。
そのような場合には、人工透析による治療が行われることになります。
また、合併症の進行状況に応じて、血糖値や摂取する栄養などの管理が厳格に行われることにも留意しましょう。
なお、合併症の進行度合いによっては、運動の制限がかかる場合があります。
特に激しい有酸素運動や筋力トレーニングを行うと、一時的に血圧が上昇します。
そうすると、糖尿病性網膜症が合併している場合には失明のリスクが高まることが知られているため、注意が必要です。
また、糖尿病性腎症を合併している場合にも悪影響を及ぼす可能性があるため、合併症の症状に応じた無理のない範囲で運動を行うことが求められます。
このように、重症期では治療の選択肢が制限されるほか、日常生活にも大きな影響が生じることが少なくありません。
そのため、症状が進行したり悪化したりする前に早期に適切な治療を行うことが重要といえるでしょう。
4.糖尿病を予防するための生活習慣のポイント

血糖値が高い状態を放置することで、糖尿病や合併症の発症・進行につながります。
そのため、健康診断などで血糖値が高いことや糖尿病の予備群であることを指摘された場合には、注意が必要です。
もっとも、血糖値を正常な範囲に保つことができれば、糖尿病の発症を防ぐことができます。
また、糖尿病を発症した場合でも、血糖値のコントロールを適切に行うことで、症状の進行や悪化を防ぎ、これまでと同じ生活を送ることも十分に可能です。
糖尿病の中でも、大半を占める2型糖尿病は、生活習慣の乱れなどによって主に中年以降に発症するケースが多く見られます。
そのため、生活習慣を見直し、血糖値を正常な範囲に保つことが糖尿病の予防につながるといえます。
具体的には、以下のようなポイントを意識しましょう。
- 食習慣を改善する
- 定期的に運動に取り組む
- ストレスにうまく対処する
- 飲酒や喫煙の習慣を見直す
- 健康診断などを通じて体調をこまめに把握する
順にご説明します。
(1)食習慣を改善する
ブドウ糖は、主に食事を通じて体の中に取り込まれます。
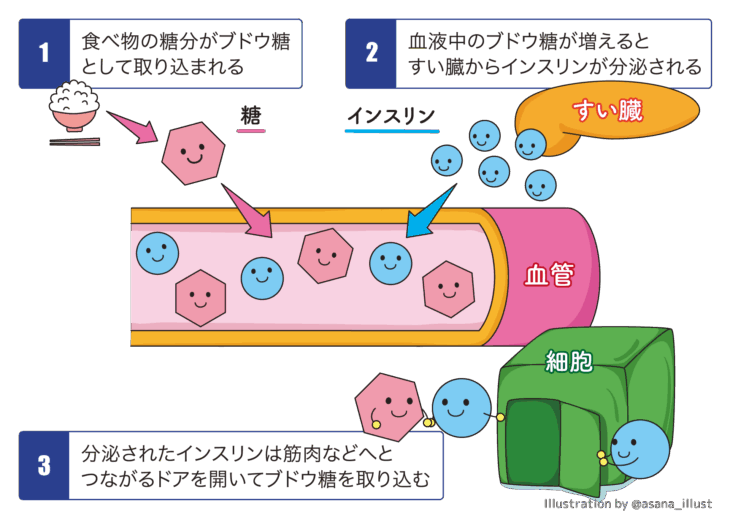
そのため、食習慣の乱れによって血糖値が上昇しやすくなることに注意が必要です。
具体的には、炭水化物(糖質)に偏った食事や欠食の習慣などがこれにあたります。
特に糖質の多い食事は、食後の血糖値を急激に上昇させる原因にもなります。
また、欠食をすることで、次の食事の量が増え、血糖値が上昇しやすくなることもあるのです。
そのため、栄養バランスを整えた食事を1日に3回欠かすことなくとることが最も重要です。
インスリンは、食後のみに放出されるわけではなく、24時間放出され続けています。
食習慣が乱れることで、食後に大量のインスリンが必要となり、放出リズムが大きく乱されてしまいます。
そうすると、膵臓に負担をかけ、インスリンの量が徐々に低下していく可能性があるのです。
食習慣を改善することで、インスリンの放出リズムを保つことができ、糖尿病の発症リスクを抑えることにもつながります。
(2)定期的に運動に取り組む
食事によって取り込んだブドウ糖は、体の活動のエネルギー源として消費されます。
そのため、定期的に運動を行うことによって、ブドウ糖を消費することも大切です。
特に糖尿病の予防のためには、以下のような運動に取り組むことが推奨されています。
| 運動の種類 | 内容 | 具体例 |
| 有酸素運動 | 酸素を体の中に取り込んで筋肉を動かす運動 |
|
| レジスタンス運動 | 筋肉に負荷をかける運動 |
|
有酸素運動では、筋肉の収縮に伴ってブドウ糖がエネルギー源として吸収・消費されます。
これによって、血糖値を下げる効果が期待できます。
また、レジスタンス運動を行うことで、筋肉量を増やすことが可能です。
インスリンはブドウ糖を細胞に吸収させるほか、余分なブドウ糖を筋肉などに蓄えるはたらきも持っています。
そのため、筋肉量が増えると、余分なブドウ糖が蓄えられ、血糖値を下げることにつながるのです。
特に有酸素運動については週に150分以上、レジスタンス運動については週に2~3日程度行うことが推奨されています。
そのため、食習慣の改善と合わせて運動習慣を身につけることで、効率的にブドウ糖を消費することにつながり、血糖値の上昇を抑えることが可能です。
(3)ストレスにうまく対処する
ストレスは、血糖値を上昇させる要因の1つです。
これは、ストレスを感じることで、体の中でストレスホルモンという物質が放出されることに原因があります。
特に持続的にストレスを受けている場合には、血糖値が高い状態が続き、糖尿病を発症するリスクも高まってしまうことに注意が必要です。
そのため、趣味の時間を確保するなど、ストレスに対処することも意識しましょう。
例えば、ヨガや瞑想などのリラクゼーション効果が期待できる運動や活動に取り組むことで、ストレスホルモンの放出を抑えて血糖値を安定させることにつながります。
このように、血糖値の変動にはストレスによる影響もあることを把握し、自分の生活に合わせたストレス解消を心がけることも重要です。
ストレスによって血糖値が上昇するメカニズムやストレスによって引き起こされる可能性がある病気については、以下の記事が参考になります。
(4)飲酒や喫煙の習慣を見直す
お酒に含まれるアルコールには糖質が多く含まれているため、過度な飲酒は血糖値の急激な上昇を招きます。
また、タバコに含まれるニコチンは、交感神経を刺激し、血圧や血糖値を上昇させるはたらきがあるのです。
そのため、飲酒や喫煙の習慣がある場合には、血糖値が高い状態が続き、糖尿病を発症するリスクを高めることに注意しましょう。
しかし、飲酒量の見直しや禁煙に取り組むことで、血糖値を安定させて糖尿病のリスクを軽減することが可能です。
過度な飲酒や長い喫煙の習慣は、糖尿病以外にも肝臓がんや肺がん、動脈硬化、心筋梗塞などの病気のリスクを高めてしまいます。
これらの病気を予防するという点でも、飲酒や喫煙の習慣を見直すことは重要といえます。
(5)健康診断などを通じて体調をこまめに把握する
2型糖尿病は、血糖値が高い状態が続くことで徐々に進行・悪化しますが、血糖値が上昇するだけでは目立った自覚症状が現れないことがほとんどです。
現れている症状から血糖値の状態を把握することは難しく、本人も気づかずに放置してしまう可能性があります。
血糖値の状態は、血液検査を受けることで把握することができます。
そのため、定期的に健康診断を受けることで、血糖値の把握・管理に努めることが重要です。
また、自分の血糖値の状態を知ることは、糖尿病のリスクを把握し、発症を予防するためにも大切といえます。
すでに原因の分からない症状が現れている場合には、早期に内分泌科や糖尿病専門クリニックを受診することも検討しましょう。
なお、血糖値のほかにも糖尿病のリスクを把握する上で参考となる検査項目があります。
詳細については、以下の記事が参考になります。
まとめ
本記事では、糖尿病のステージごとに現れる主な症状や治療法などについて解説しました。
特に初期段階では目立った自覚症状が現れず、本人も糖尿病を発症していることに気づかないことがあります。
しかし、血糖値のコントロールが悪い状態が続くと、徐々に症状が悪化し、気づいたときにはさまざまな合併症や病気を引き起こしているケースも少なくありません。
糖尿病が進行・悪化してしまうと、合併症の程度によっては、失明や手足の壊疽などのリスクも高まり、QOLが大きく損なわれてしまうことに注意が必要です。
もっとも、早期発見によって適切な治療を開始することができれば、糖尿病の進行を防いだり合併症の発症を予防したりすることができます。
本記事で解説したように、糖尿病の発症や悪化を予防するためには、血糖値のコントロールが必要不可欠です。
原因が分からない症状や不調が続いている場合には、糖尿病の可能性も疑い、なるべく早期に内分泌科などを受診するようにしましょう。