
1型と2型の違いは?糖尿病の分類や違い、特徴などについて解説
「糖尿病の1型と2型にはどのような違いがある?」
「症状の現れ方や合併症について知りたい」
「1型と2型の治療法の特徴や違いについて詳しく知りたい」
糖尿病について、このような疑問をお持ちの方もいると思います。
糖尿病には、発症の原因によって1型と2型の分類があります。
これらは発症の原因による分類であるため、現れる症状に大きな違いは見られませんが、1型糖尿病の場合には2型糖尿病と比較すると急激に症状や合併症が現れる場合もあるため、注意が必要です。
本記事では、糖尿病の主な分類や主な合併症などについて解説します。
また、糖尿病の分類ごとの治療法についても合わせて解説します。
1型糖尿病の場合にはインスリン注射による治療が必要不可欠ですが、2型糖尿病の場合には初期段階であればインスリンを使わずに症状を改善できるケースもあります。
糖尿病の早期発見のためにも、本記事で解説するような症状が現れている場合には、内分泌科や糖尿病専門クリニックを受診して精密検査を受けるのがおすすめです。
1.糖尿病の分類

糖尿病は、血液中のブドウ糖の濃度(血糖値)が高い状態となることで、さまざまな症状や合併症を引き起こす病気です。
ブドウ糖は、炭水化物などに含まれる糖質が体の中で分解されたものをいいます。
血液中にブドウ糖が吸収されると血糖値が上昇し、膵臓からインスリンというホルモンが放出されます。
インスリンは体の中の細胞にはたらきかけ、血液中のブドウ糖を細胞の中に取り入れさせて、エネルギー源として消費させるのを促す役割を担っているのです。
また、エネルギーとして消費されなかったブドウ糖をグリコーゲンという物質に変えて、筋肉などに蓄えるはたらきもあります。
そのため、インスリンが正常にはたらいている場合には、血糖値は一定の水準に保たれることになります。
しかし、インスリンのはたらきがなくなったり弱まったりすることで、ブドウ糖がエネルギーとして消費されずに血液の中に大量に残されてしまうのです。
これによって、血糖値が高い状態となると、糖尿病を発症してしまうことがあります。
なお、糖尿病には、大きく分けると以下のような3つの分類があります。
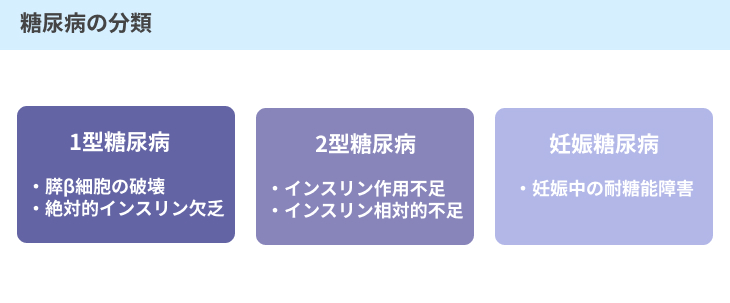
これらの分類は、糖尿病となってしまう原因の違いにあり、症状の内容や現れ方にも違いが見られます。
順にご説明します。
(1)1型糖尿病
1型糖尿病は、インスリンが体の中で作られなくなってしまうタイプの糖尿病です。
インスリンの量がほとんど、あるいはまったくない状態となるため、体の外からインスリンを補うことが唯一の治療法となります。
その意味で、「インスリン依存性」とも呼ばれることがあります。
1型糖尿病は、インスリンを作り出すβ細胞が壊されてしまうことによって発症します。
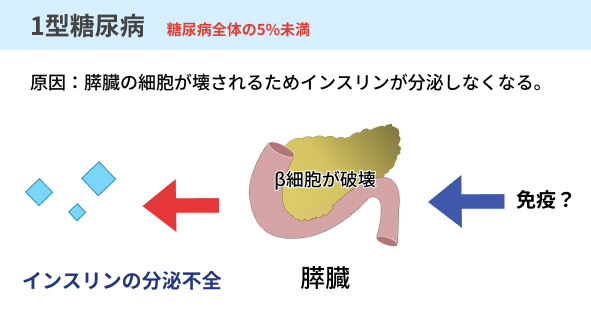
β細胞が破壊されてしまう原因ははっきりとはしていないものの、体の外から侵入した異物に反応するはずの免疫機能がβ細胞を異物と判断してしまうことに原因があるとされています。
免疫機能がβ細胞を異物と判断すると、β細胞に対する自己抗体が作り出され、自己抗体がβ細胞を攻撃・破壊することでインスリンを作り出せなくなってしまうのです。
そのため、1型糖尿病の場合には、自己抗体による攻撃を原因とする炎症反応(急性膵炎)が起こるケースもあります。
もっとも、1型糖尿病の患者は、すべての糖尿病患者の中では5%程度であり、比較的少ないのが特徴といえます。
また、肥満の場合に糖尿病になるというイメージとは異なり、1型糖尿病は比較的やせ型の人や若い人に発症しやすいことも特徴に挙げられます。
特に発症のピークは思春期のころに迎えることが多いものの、成人でも発症するケースがあるため、後述する2型糖尿病との区別が必要になる場合もあります。
なお、1型糖尿病で現れる症状は2型糖尿病と大きな違いはなく、頻尿や多尿、異常なのどの渇き、疲労感などが見られます。
もっとも、2型糖尿病とは異なり、これらの症状が急激に現れることが多いです。
特に症状の進行が早い「劇症1型糖尿病」の場合には、後述する急性合併症の「糖尿病性ケトアシドーシス」を引き起こし、重症となるケースもあるため、症状の現れ方に注意が必要となります。
(2)2型糖尿病
2型糖尿病は、細胞や組織に対するインスリンのはたらきが弱められることで発症します。
1型糖尿病とは異なり、体の中でインスリンを作り出すこと自体はできるものの、細胞や組織に対するはたらきが弱められてしまい、ブドウ糖の吸収を促すことができなくなってしまうのです。
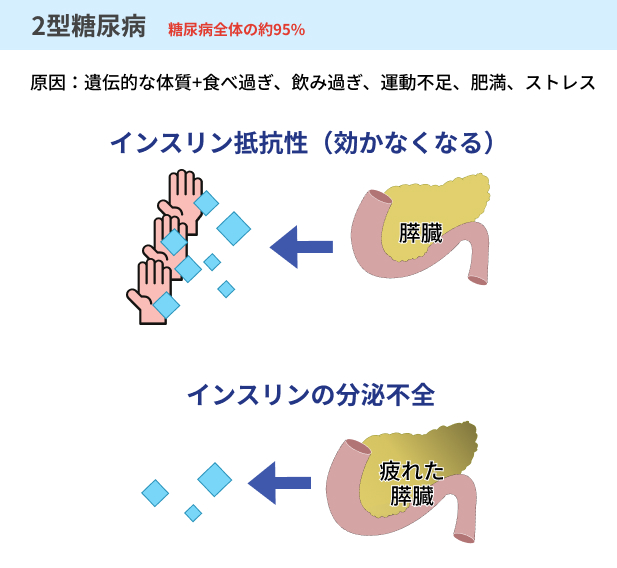
インスリンのはたらきが弱まることを「インスリン抵抗性」といい、主に肥満や運動不足などの生活習慣の乱れによって引き起こされることが知られています。
そのため、1型糖尿病の場合には比較的急激に症状が現れるのに対して、2型糖尿病の場合は数年にわたって徐々に症状が進行していくという点が特徴です。
そして、血糖値が高い状態が続くことで、頻尿や異常なほどののどの渇き、疲れやすさなどの症状が徐々に現れてきます。
なお、初期のころは目立った自覚症状がない場合も多く、発見が遅れるケースも少なくありません。
血糖値が高い状態が長期間にわたって続くことで、血管が傷ついたり詰まったりするリスクが高まり、後述する慢性合併症を引き起こす可能性が高まります。
もっとも、日頃から血糖値に注意を払うことで、2型糖尿病の発症リスクを把握することが可能です。
そのため、定期的に血液検査を受け、自身の体調管理を行うことが2型糖尿病の発症を予防することにもつながります。
(3)妊娠糖尿病
1型と2型とは異なり、妊娠中に血糖値が高くなることによって引き起こされる糖尿病です。
現れる症状としては、頻尿や多尿、のどや口の渇き、倦怠感などが多いです。
これは、妊娠することで胎盤から放出されるホルモンのはたらきでインスリンのはたらきが抑えられたり、インスリンが破壊されたりすることに原因があります。
もっとも、1型と2型と比較すると、血糖値の上昇はそれほど高くないケースが多いです。
また、これらの症状は目立った自覚症状がない場合もあり、妊婦検診を受けて初めて判明するケースがほとんどといえます。
なお、血糖値が高い状態は出産後に正常に戻ることがほとんどではあるものの、将来的に2型糖尿病を発症するリスクが高まることが指摘されています。
また、妊娠中に血糖値が高くなることは、母体だけでなく胎児にも影響を与え、難産や帝王切開のリスクにもつながることにも注意が必要です。
そのため、適切な水準に血糖値を保つことが重要といえます。
2.糖尿病の主な合併症

糖尿病は、血糖値が高い状態が続くことによってさまざまな症状を引き起こすほか、それによってほかの病気のトリガーとなる場合があります。
糖尿病を原因として発症する合併症には、以下の分類があります。
- 急性合併症
- 慢性合併症
中でも、急性合併症は急激に症状が現れるところに特徴があり、放置することで生命に関わるリスクもあるのです。
そのため、症状の内容や現れ方にも注意しながら、適切な医療機関を受診して検査や治療を行うことが重要といえます。
(1)急性合併症
糖尿病の合併症の中でも、急性合併症は直ちに治療を行う必要があります。
主に血糖値の急激な上昇によって引き起こされるものが多いです。
具体的には、以下のようなものが挙げられます。
- 糖尿病性ケトアシドーシス
- 高浸透圧高血糖症候群
- 乳酸アシドーシス
順にご説明します。
#1:糖尿病性ケトアシドーシス
インスリンの量が不足していたり、はたらきが弱まっていたりすることで、体はブドウ糖をエネルギーとして使うことができなくなってしまいます。
そうすると、体はブドウ糖以外のエネルギー源を使わなければならなくなるのです。
具体的には、体の中に蓄えられている脂肪やタンパク質を分解してエネルギー源とします。
脂肪が分解されると、その過程でケトン体という物質が大量に作られて血液中にあふれてしまいます。
血液は通常であれば弱アルカリ性であるものの、ケトン体が増えることで酸性に傾き、これによって急激な脱水症状に陥ってしまうのです。
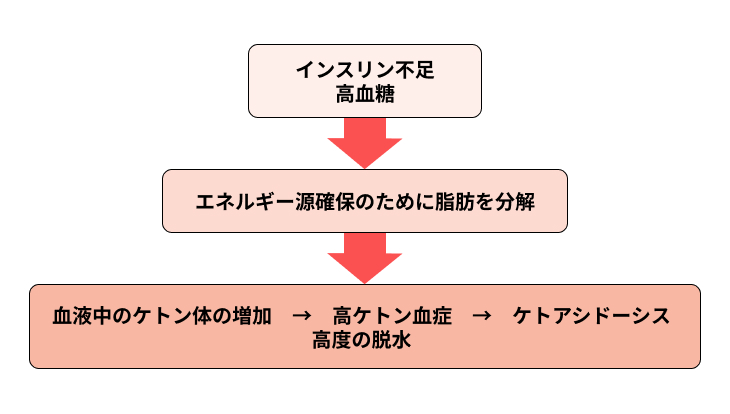
そのため、異常なのどの渇きによって大量の水分を摂取し、尿の量や回数が増加します。
また、全身に強い疲労感や脱力感が出て、腹痛や吐き気、嘔吐を伴うケースもあります。
ケトン体はフルーツのような香りがするため、糖尿病性ケトアシドーシスを引き起こすと、呼気が甘い匂いがすることも特徴の1つです。
症状を放置することで意識障害が現れ、昏睡に陥って死に至る場合もあるため、症状の現れ方に注意が必要となります。
特に1型糖尿病を発症した直後やインスリン治療中にインスリン注射を中断した場合などに引き起こされることが多いです。
また、稀に2型糖尿病でも発症することがあり、感染症や手術などによるショックが加わることや清涼飲料水を多量に飲んだことで極端にインスリンが必要となった場合にも生じることがあります。
糖尿病性ケトアシドーシスは強い脱水症状と血糖値の高い状態が特徴であるため、点滴による水分の補給とインスリン注射による治療がとられます。
そのため、定期的な血糖値の把握と管理が重要であり、上記のような症状が急激に現れた場合には直ちに専門の医療機関で治療を受けることが何よりも大切です。
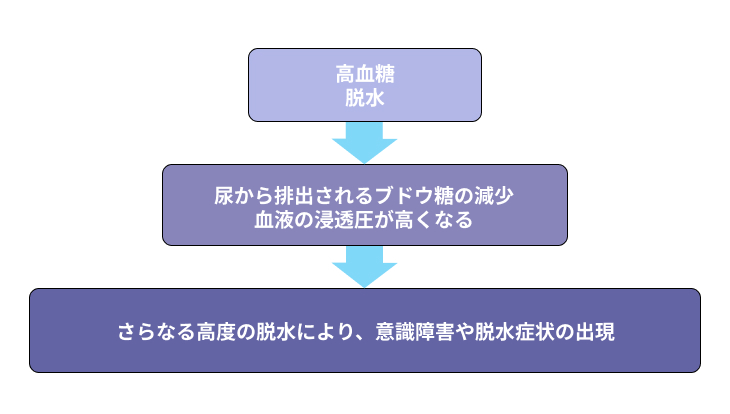
#2:高浸透圧高血糖症候群
血糖値が上昇し、体が脱水状態となることで引き起こされる病気です。
なお、糖尿病による血糖値の上昇のほか、肺炎などの感染症、嘔吐や下痢などによる脱水、手術などのストレスによっても引き起こされることが知られています。
高浸透圧高血糖症候群では、体が脱水症状となるため、激しいのどの渇きによって大量の水分をとってしまい、それが尿の量や回数の増加につながります。
これによって血糖値が高い状態が続くと、脱水症状がさらに悪化し、意識障害などを引き起こすリスクもあるのです。
糖尿病性ケトアシドーシスが1型糖尿病に多いのに対して、高浸透圧高血糖症候群は主に2型糖尿病を患う高齢者に多いのが特徴といえます。
2型糖尿病では、ある程度インスリンが作られるため、あまり脂肪やタンパク質が分解されることはなく、ケトン体の上昇も緩やかであることが多いです。
また、急激に進行する糖尿病性ケトアシドーシスとは異なり、数日単位でゆっくりと症状が進行していくところにも特徴があります。
特に高齢者の場合にはのどの渇きなどの症状に気づかず、本人も知らないうちに症状が進行して突然昏睡に陥るケースも少なくありません。
高浸透圧高血糖症候群では、主にインスリン注射によって血糖値を正常に戻す治療法がとられます。
また、脱水症状を引き起こしていることが多いため、点滴による水分の補充も合わせて行われることがほとんどです。
#3:乳酸アシドーシス
血液中の乳酸の量が増えてしまい、血液が酸性に傾くことで発症します。
乳酸はブドウ糖が分解されたときに作り出される物質のことで、細胞や筋肉の活動のエネルギー源にもなります。
しかし、血糖値が高い状態が続くと、血液がドロドロになって血液の流れが悪くなり、乳酸が運ばれなくなって血液中に増えてしまうのです。
なお、乳酸アシドーシスは血糖値が高いことを原因とする脱水症状のほか、腎臓の機能の低下や過度のアルコール摂取などによっても引き起こされることが知られています。
初期には嘔吐や下痢、倦怠感や筋肉痛などの症状が見られることが多いです。
症状が進行すると、脱水や過呼吸、血圧の低下などによって昏睡や意識障害に陥るケースもあり、重篤な場合には死に至る非常に危険なものといえます。
乳酸アシドーシスは1型と2型のどちらでも発症のリスクがあることが知られています。
(2)慢性合併症
慢性合併症は、血糖値が高い状態が続くことで、徐々に進行していく病気です。
血液中にブドウ糖が多い状態では、血液がドロドロになり、血管の内部が傷ついたり詰まりやすくなったりします。
これによって細い血管である毛細血管が傷つけられると、以下のような合併症を引き起こすリスクが高まります。
- 糖尿病性神経症
- 糖尿病性網膜症
- 糖尿病性腎症
急性合併症とは異なり、進行は比較的緩やかであり、初期には自覚症状もほとんどないことが多いです。
そのため、症状に気づいた時点ですでに症状が進行・悪化しているケースも珍しくありません。
合併症の症状によっては生命に関わるものもあるため、普段から血糖値や生活習慣に注意を払うことが糖尿病だけでなく合併症の予防にもつながります。
#1:糖尿病性神経症
血糖値が高い状態が長い間続くと、毛細血管が傷ついたり詰まりやすくなったりします。
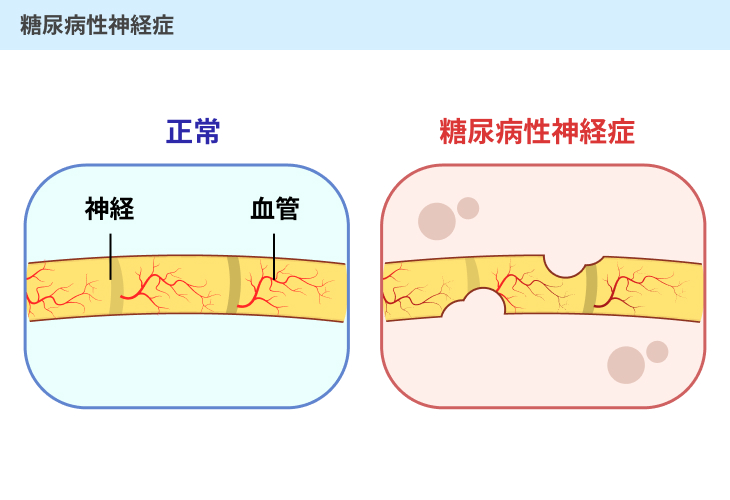
これによって、体の末端の組織に必要な酸素や栄養素が送られなくなると、末端の細胞や組織のはたらきが悪くなってしまいます。
糖尿病性神経症は、特に手や足の末端の神経細胞のはたらきが悪くなることで発症します。
具体的には、足がつりやすくなったり、足裏に紙や布が貼りついたような違和感、指先の痺れや痛みなどの感覚異常が現れます。
これらの症状は、比較的初期の段階から現れることが多く、このような手足の感覚異常が現れている場合には、糖尿病が徐々に進行している可能性もあるのです。
症状が進行・悪化すると、手指にも痺れや痛みなどの症状が現れるようになるため、注意が必要です。
また、これらの症状を放置することで、次第に痛みなどの感覚がなくなっていくことがあります。
これによって、傷や怪我を負っても痛みを感じることがなくなり、傷口から細菌などが侵入して細胞や組織が壊疽してしまうケースも見られます。
そのため、異変に気づいた時点ですでに壊疽が広がり、手足の切断を余儀なくされる場合もあるため、特に足裏や指先の怪我には注意が必要です。
#2:糖尿病性網膜症
目の奥にある網膜という組織の毛細血管が傷つくことで発症するのが糖尿病性網膜症です。
網膜は、目の中に入ってきた光などの刺激を受け取り、神経を通じて脳に伝達する役割を担っています。
血糖値が高い状態が長く続くことで毛細血管が傷つくと、必要な酸素や栄養素を取り込むために網膜の表面にさらに細い新生血管ができてしまいます。
この新生血管は毛細血管よりもさらに傷つきやすいため、これらが傷ついて破れてしまうことで、網膜のはたらきが低下し、目のかすみや視力の低下などが起こってしまうのです。

これらの症状は糖尿病性神経症と同じく、初期から現れることが多いです。
そのため、理由に心当たりがなく急に目のかすみや視力の低下が起こっている場合には、糖尿病性網膜症が進行・悪化している可能性もあります。
症状が進行するに従い、網膜がはがれてしまう網膜剥離が起こるほか、硝子体という組織の中で出血が起こると失明してしまうリスクがあるため、注意が必要です。
これらのリスクについては、視力検査や眼底検査などを受けることで把握することが可能な場合があります。
もっとも、視力検査や眼底検査は眼科を受診しなければ受けられないことがほとんどであるため、定期的な健康診断はもちろん、眼科検診を受けることも大切といえます。
#3:糖尿病性腎症
毛細血管が傷ついたり詰まったりすることで、腎臓の機能が低下してしまう場合があります。
糖尿病性腎症は、毛細血管が傷つくことで腎臓の機能が低下してしまう病気です。
腎臓は、体の中の不要なもの(老廃物)を排出し、必要な栄養素を再吸収するはたらきのほか、血圧を一定に保つ役割なども担っています。
このような老廃物の除去と必要な栄養素の再吸収に関わっているのが腎臓の中の糸球体と呼ばれる組織です。
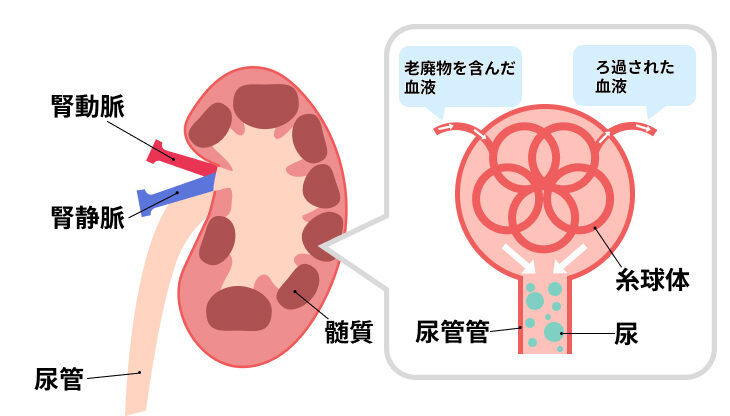
糸球体は毛細血管が複雑に絡まってできている組織であるため、血糖値が高い状態が続くことで毛細血管が傷つき、糸球体のはたらきが悪くなってしまいます。
そうすると、体に必要な栄養素を再吸収することができず、尿の中に流出してしまうのです。
糖尿病性腎症では、尿の中にブドウ糖が流出する尿糖やタンパク質の1つであるアルブミンが出てしまうタンパク尿などが見られます。
また、老廃物が体の中に溜まってしまうことで、手足のむくみが生じてしまうほか、血圧を保つことができずに高血圧などの症状が現れることもあるのです。
症状が進行・悪化すると、自力で老廃物を排出することができなくなってしまい、人工透析が必要となる場合もあります。
また、腎臓の機能が完全に失われてしまうと、腎移植などを行わなければならなくなるケースもあるため、注意が必要です。
もっとも、糖尿病性腎症のリスクは定期的に尿検査を行うなどして腎臓の機能を把握することで早期発見ができる場合が多いです。
糖尿病やその合併症を予防するためにも、定期的に健康診断などの必要な検査を受け、少しでも違和感や不調がある場合には専門の医療機関で精密検査を受けることも検討しましょう。
3.分類別|糖尿病の治療法

上記のように、糖尿病は原因によって3つの分類ができます。
もっとも、糖尿病の症状が現れている原因によって、行われる治療法には違いがあることに注意が必要です。
- 1型糖尿病の治療法
- 2型糖尿病の治療法
- 妊娠糖尿病の治療法
それぞれの治療法について解説します。
(1)1型糖尿病の治療法
1型糖尿病では、自分の体の中でインスリンを作り出すことができなくなっている場合がほとんどです。
そのため、従来は不足しているインスリンを注射によって補うインスリン療法が唯一の治療法でした。
もっとも、1型糖尿病の人を対象とした経口薬も増えてきており、症状の内容や程度に応じて、インスリン療法と並行して薬物療法が行われるケースもあります。
#1:インスリン療法
1日に数回のインスリン注射によって、不足しているインスリンを補充する治療法です。
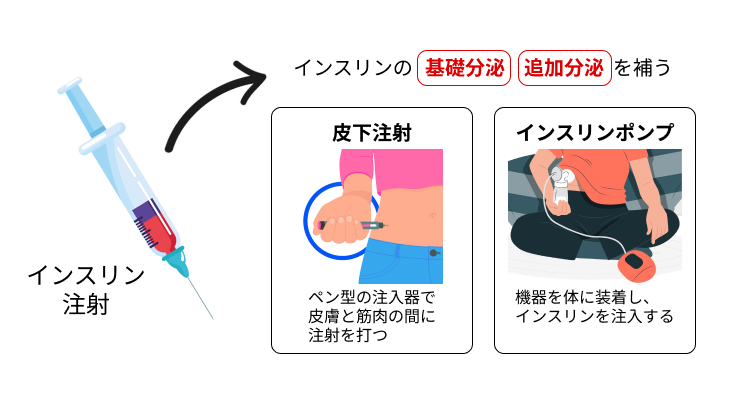
インスリンを直接体の中に補充するため、治療の作用や効果をとらえやすく、安定した血糖値のコントロールを行うことができます。
もっとも、必要となるインスリンの量や頻度は、症状の程度や経過によって変わるため、定期的かつ細やかな血糖値の把握が必要不可欠となります。
また、インスリンポンプと呼ばれる装置を用いて、継続的にインスリンを体の中に補充する方法もあります。
なお、2型糖尿病の場合とは異なり、食事や運動の制限は特に必要とされない点にも特徴があります。
これは、1型糖尿病の原因に生活習慣がほとんど影響しないことに理由があるためです。
もっとも、血糖値を上昇させる糖質の摂取には注意が必要となるため、炭水化物などの摂取量には制限が加わる場合もある点に注意が必要です。
また、通常は皮下組織に注射を行い、主にお腹の周りや上腕、臀部(お尻)、大腿(ふともも)などが注射に適した箇所となります。
しかし、毎回同じ箇所に注射を行うと、その部分が硬くなってしまい、インスリンが全身に行き届かなくなってしまう可能性があるのです。
さらに、インスリン注射は毎回決まったタイミングで行う必要があり、タイミングがずれてしまうと、高血糖や低血糖を引き起こしてしまう可能性もあります。
そのため、自己管理を徹底することがインスリン療法を行う上で最も重要ということができます。
#2:薬物療法
インスリン療法と合わせて、経口薬の投与による薬物療法がとられることもあります。
具体的には、インスリン療法と合わせてαグルコシダーゼ阻害薬が投与される場合があります。
これは糖質の消化・吸収を助けるαグルコシダーゼという消化酵素のはたらきを弱め、糖質の消化・吸収を緩やかにする効果があります。
そのため、食後血糖値が高く、インスリン注射だけでは血糖値の上昇を抑えることができない場合に投与されることがあります。
また、余分なブドウ糖を尿と一緒に排出させて血糖値の上昇を抑えるSGLT2阻害薬が用いられるケースもあります。
もっとも、SGLT2阻害薬は血液中のケトン体を増加させてしまう副作用が報告されているため、ケトン体が増えやすい1型糖尿病の場合には特に注意が必要です。
このように、1型糖尿病ではインスリン療法による治療を原則としながら、症状などによって補充的に薬物療法がとられることがあるにとどまります。
そのため、2型糖尿病とは異なり、血糖値のコントロールが良好になったとしても、インスリン療法を継続し続ける必要があることを押さえておきましょう。
(2)2型糖尿病の治療法
2型糖尿病では、体の中で作り出されるインスリンの量自体には問題がない場合があります。
そのような場合、血糖値のコントロールとインスリンの作用を高めることができれば、1型糖尿病のようにインスリン療法や薬物療法を行う必要がないケースもあるのです。
具体的には、以下のような治療法があります。
- 食事療法
- 運動療法
- 薬物療法
- インスリン療法
先ほども触れたように、症状が軽度の場合や糖尿病がそれほど進行していない場合には、食事療法と運動療法のみによって改善を図ることも十分に可能です。
もっとも、症状の進行を放置することで、合併症などを引き起こしてしまうと、食事療法と運動療法のみでは不十分となるケースも多くなります。
症状が進行・悪化した後では、治療法の選択肢も限られるため、不調や違和感に気づいた時点で速やかに内分泌科や糖尿病専門クリニックを受診し、治療を開始することが最も大切です。
#1:食事療法
食事の内容や習慣を見直すことで、血糖値を正常な範囲にコントロールする治療法です。
特に1日の摂取カロリーと栄養素のバランスを考えることが最も重要です。
摂取カロリーと栄養素のバランスの管理によって、食習慣や生活習慣を見直すことで、インスリン抵抗性の原因である肥満などを改善することができます。
また、血糖値が上昇する原因となる糖質(炭水化物)や脂質の摂取量を抑え、血糖値の上昇を緩やかにする食物繊維やミネラルなどを多くとることなども血糖値の上昇を抑えるのに効果的です。
なお、毎食規則正しくとり、間食を避けるなどの食事のタイミングやリズムを整えることも血糖値の上昇を抑えるためには意識しましょう。
このように、食事療法は血糖値を上げないことが目的となるものの、食習慣やリズムの改善によって肥満などのインスリン抵抗性の原因となることを改善するためにも重要です。
また、インスリン抵抗性を抑えてインスリンのはたらきをよくするためには、後述する運動療法とセットで行うことで、その効果がより得られやすくなります。
#2:運動療法
運動療法には、ジョギングやウォーキングなどの有酸素運動、スクワットなどのレジスタンス運動の2つが含まれます。
有酸素運動では、体を動かすためのエネルギー源としてブドウ糖が利用されるため、血糖値を下げる効果が期待できます。
また、脂肪を燃焼することでインスリン抵抗性を改善する効果も期待できるのです。
レジスタンス運動を行うと筋肉量を増加させることができるため、余分なブドウ糖をグリコーゲンとして蓄えることにつながります。
さらに、筋肉量を増やすことで、基礎代謝が向上し、脂肪が燃焼されやすくなるため、インスリンのはたらきを強める効果も期待できます。
このように、有酸素運動とレジスタンス運動は、インスリンのはたらきを強める効果が期待できるため、血糖値のコントロールを行うためには食事療法と合わせて取り組むことが大切です。
なお、一時的に取り組むだけでなく、持続的に取り組むことが重要であり、普段から少しずつ運動の習慣を身につけていき、無理のない範囲でそれを続けることが大切といえます。
#3:薬物療法
食事療法と運動療法によっても血糖値が安定しない場合には、経口血糖降下薬を用いた薬物療法がとられることがあります。
これはインスリン療法とは異なり、飲み薬によって治療を行います。
具体的には、以下のような薬を用いることになります。
| 薬の効果 | 具体的な薬 |
| インスリンの量を増加させる薬 |
|
| インスリンのはたらきを高める薬 |
|
| 糖質の消化・吸収を緩やかにする薬 |
|
| 糖を尿と一緒に排出させる薬 |
|
どのような薬を用いるかは血糖値のコントロール状態や症状などによって異なります。
また、これらの薬はインスリンの量を増やしたりインスリンのはたらきを高めたりすることを目的とするため、インスリン療法と比較すると効果が現れるまでに時間を要する場合があることに注意が必要です。
なお、薬物療法を開始して血糖値のコントロールができるようになっても、薬の効果を高めるためにも食事療法と運動療法を継続して行うことが何よりも大切です。
#4:インスリン療法
薬物療法によっても血糖値のコントロールが安定しない場合には、インスリン注射によるインスリン療法がとられることになります。
もっとも、2型糖尿病による慢性合併症の発症リスクを抑えるために早期からインスリン療法が行われるケースもあります。
そのため、2型糖尿病でインスリン療法が行われることが直ちに重症を意味するものではないことに注意が必要です。
また、症状の改善が図られた場合には、インスリン注射の量や回数を減らしたり、インスリン注射を中断したりすることも可能なケースがあります。
(3)妊娠糖尿病の治療法
基本的には、食事療法と運動療法を組み合わせて、血糖値のコントロールを行います。
もっとも、妊娠中であるため、母体と胎児への影響を考えて、運動療法は軽いウォーキングやストレッチなど、無理のない範囲で進めることが求められます。
また、食事療法と運動療法のみでは血糖値が安定しない場合には、医師の指導の下でインスリン療法が行われることもあります。
なお、先ほども述べたように、妊娠糖尿病では出産後に血糖値が正常の範囲に戻ることがほとんどです。
もっとも、将来的に2型糖尿病を発症するリスクが高まることが報告されているため、出産後にも定期的な血糖値の測定など、健康状態のチェックが必要となることに注意が必要です。
まとめ
本記事では、糖尿病の分類や特徴、主な合併症などについて解説しました。
糖尿病の主な症状は、のどの渇きや頻尿、倦怠感などですが、1型糖尿病ではこれらの症状が急激に現れることが多いのに対して、2型糖尿病では数年をかけて徐々に症状が進行するなどの違いがあります。
また、2型糖尿病では合併症も徐々に進行するため、自覚症状が少なく、何らかの異常や不調に気づいたときには症状が進行・悪化している可能性も高いです。
糖尿病は放置することでさまざまな症状や合併症を引き起こし、生命に関わる場合もあります。
もっとも、早期に発見することができれば、適切な治療によって症状の改善を図ったり症状の進行・悪化を抑えることもできるケースが多いです。
また、糖尿病のリスクを適切に把握するためには、定期的に健康診断を受診することも有益です。
検査結果や生活習慣などに不安がある場合や本記事で解説したような症状が現れている場合には、糖尿病の可能性も視野に入れながら内分泌科や糖尿病専門クリニックなどを受診し、精密検査などを受けることをおすすめします。
