
糖尿病の三大合併症とは?症状や必要な検査についても解説
「糖尿病の三大合併症とはどんなもの?」
「糖尿病が原因でほかの病気になることはある?」
「どのような検査や治療が必要になるのかを知りたい」
糖尿病に関して、このような疑問や不安をお持ちの方もいるかと思います。
糖尿病はインスリンのはたらきが低下することで、ブドウ糖をエネルギーとして消化・吸収することができなくなることで発症します。
エネルギーとして消費されないブドウ糖は血液中に残されたままとなり、これによって血糖値が高い状態が続いてしまうのです。
血糖値が高い状態が長く続くことで、徐々に血管が傷ついていき、さまざまな症状や病気を引き起こすことになります。
その中でも、特に糖尿病によって引き起こされやすいのが三大合併症です。
本記事では、糖尿病の三大合併症の概要や症状などについて解説します。
また、三大合併症が疑われる場合に行われる検査の内容や治療法についても合わせて解説しています。
なお、糖尿病の症状が進行・悪化することで、動脈硬化や心筋梗塞、がんなどの病気のリスクが高まることが知られています。
三大合併症のほかに糖尿病を原因として発症するリスクがある病気についても解説していますので、糖尿病のリスクをあらかじめ把握するための参考となれば幸いです。
1.糖尿病の三大合併症とは

糖尿病の三大合併症は、糖尿病によって引き起こされることが多い3つの病気のことをいいます。
具体的には、以下の3つです。

これらは、糖尿病によって血糖値が高い状態が続くことで、細い血管である毛細血管が傷ついたり詰まったりすることに原因があります。
血糖値が高い状態が続くと、血液がドロドロになり、血液中のブドウ糖が固まりやすくなってしまいます。
これによって、血管が傷つけられたり詰まりやすくなったりすることで、細胞や組織に必要な酸素や栄養素が運ばれなくなってしまうのです。
そのため、体の中の組織に不具合が現れ、さまざまな症状や不調が生じてしまいます。
なお、糖尿病の三大合併症は、神経症にはじまり、症状が進行・悪化するに従って、網膜症、腎症と合併症が進行することが多いです。
そのため、以下で解説するような症状が現れた場合には、糖尿病が進行・悪化している可能性があるため、注意が必要となります。
糖尿病やその合併症は目立った自覚症状が現れにくいケースもあるため、普段から自身の体調や健康状態を把握しておくことが大切といえるでしょう。
(1)糖尿病性神経症
血糖値が高い状態が続くことで、手足の先の毛細血管が傷ついたり詰まりやすくなったりします。
そうすると、手指や足先の細胞に必要な酸素や栄養素を運ぶことができなくなってしまいます。
特に神経細胞へ酸素や栄養素が運ばれなくなってしまうと、神経細胞が傷ついてしまい、さまざまな症状が現れるのです。
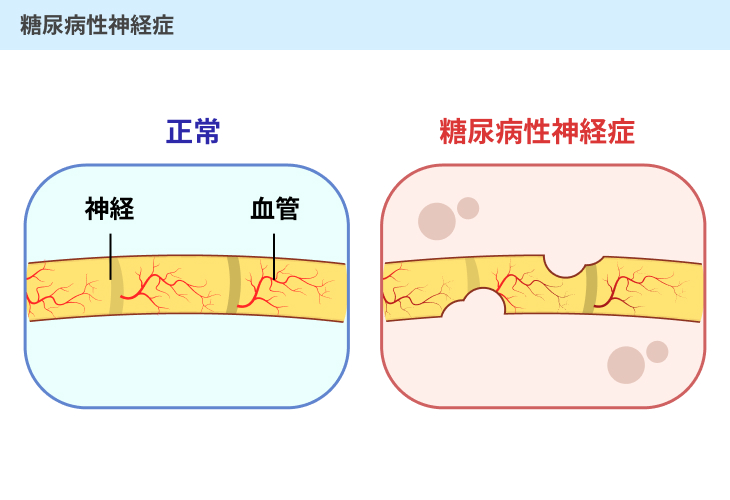
具体的には、手足の先の痺れや痛み、感覚の麻痺などの症状が挙げられます。
感覚の麻痺については、主に足の裏に紙や布が貼りついたような違和感や足先の火照り・冷たさなどが現れることが多いです。
なお、足にこれらの症状が出た後に次第に手に広がっていくことが多く、両足・両手といったように左右対称に症状が現れる点に特徴があります。
症状が進行・悪化することで、次第に痛みなどを感じにくくなってしまいます。
また、感覚神経のほかにも運動神経や自律神経が傷つけられると、立ち眩みやものが掴みにくくなるほか、下痢や嘔吐などの症状が現れることもあるのです。
これによって、足先や手指の傷に気づきにくくなり、細菌などが感染してしまい、組織が壊疽するリスクが高まります。
手や足の切断を余儀なくされるケースもあるため、手足を清潔に保ち、つねに怪我や傷に注意することが重要です。
(2)糖尿病性網膜症
眼の奥にある網膜という組織には、毛細血管が張り巡らされています。
血糖値が高い状態が続くと、網膜にある毛細血管が傷ついたり詰まりやすくなったりし、酸素や栄養素を運ぶことができなくなります。
そうすると、必要な酸素などを取り入れるために新しい血管が作り出され、網膜に広がることになります。
もっとも、新しく作られた血管(新生血管)は毛細血管よりもさらに細くもろいため、すぐに破れたり詰まったりしてしまうのです。

これによって、目がかすんだり視力が急激に低下したりする場合があります。
血管の破れによる出血が起こることで、網膜剥離や硝子体の中での出血が引き起こされると、失明してしまうリスクがあるのです。
もっとも、糖尿病性網膜症は自覚症状が少なく、本人も気づかないうちに症状が進行することがほとんどです。
そのため、眼科で定期的に検査を受けることで、ご自身の目の状態を把握しておくことが重要といえます。
普段から定期的に眼科検診を受けることで糖尿病性網膜症の予防や早期発見が期待できます。
(3)糖尿病性腎症
腎臓は老廃物の排出や栄養素の再吸収のほか、血圧を一定に保つはたらきを持つ重要な器官です。
特に老廃物や尿の排出に関わる組織として、糸球体という組織があります。
糸球体は毛細血管が絡まってできているため、血糖値が高い状態が続くことで、糸球体が傷つき、機能が低下してしまいます。
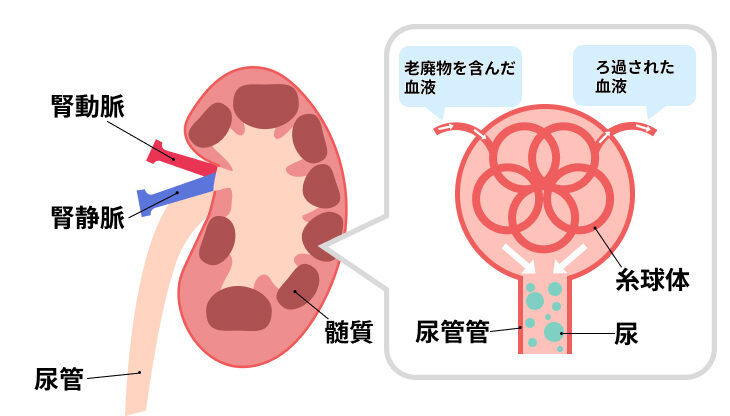
そうすると、老廃物の排出がうまくできなくなってしまい、手足の浮腫(むくみ)などの症状が現れます。
また、腎臓は血圧を維持したり調整したりするはたらきもあるため、血圧の上昇による息苦しさや胸の苦しさなどが現れる場合もあるのです。
もっとも、糖尿病性腎症も初期には自覚症状がほとんどなく、本人も気づかないうちに症状が進行・悪化するケースが多いです。
症状が進行・悪化することで、腎臓の機能が完全に失われてしまい、自力では老廃物を体の外に出すことができなくなり、人工透析や腎移植が必要となるケースもあります。
そのため、早期発見と適切な治療を行うことが最も重要となります。
なお、糖尿病になると、尿の中に糖やタンパク質が出ることがあります。
通常であれば、糖やタンパク質は体に必要な栄養素であるため、糸球体でろ過されずに再吸収されます。
しかし、糖尿病によって血糖値が高い状態が続くことで、糸球体のはたらきが低下し、本来体に必要なはずの糖やタンパク質がろ過されてしまうのです。
尿に糖やタンパク質が出ているかは尿検査を行うことで判明します。
また、腎臓の機能が低下してしまう病気は糖尿病のほかにもいくつか考えられます。
そのため、定期的な尿検査を受け、糖尿病などのリスクを適切に把握することが重要です。
2.糖尿病の三大合併症が疑われる場合に行われる主な検査

合併症を引き起こしているかどうかは、自覚症状などの問診のほか、検査を行うことによって判断されます。
例えば、それぞれの合併症によく見られる症状や糖尿病を疑わせるような症状(多尿や頻尿、異常なのどの渇き、疲労感など)があるかどうかをもとにして検査が行われます。
そのため、どの合併症が疑われるかによって、実施される検査の内容には違いがあることを押さえておきましょう。
以下では、それぞれの合併症ごとに必要な検査と内容について解説します。
(1)糖尿病性神経症が疑われる場合
糖尿病性神経症では、神経細胞が傷ついているかどうか、その度合いがどの程度かを把握することが大切です。
適切な検査を行い、症状の進行度合いを把握することは、適切な治療を行い、症状の進行や悪化を防ぐためにも重要といえます。
神経症の有無や程度を把握するために、主に以下のような検査が行われます。
- アキレス腱反射検査
- モノフィラメント検査
- 神経伝導検査
なお、これらは神経内科を受診することで検査を受けることができます。
もっとも、糖尿病による症状かどうかが分からない場合などには整形外科などで検査を受けて原因を特定できる場合もあります。
#1:アキレス腱反射検査
アキレス腱の部分を反射テスト用のハンマーで叩いて反応を調べる検査です。
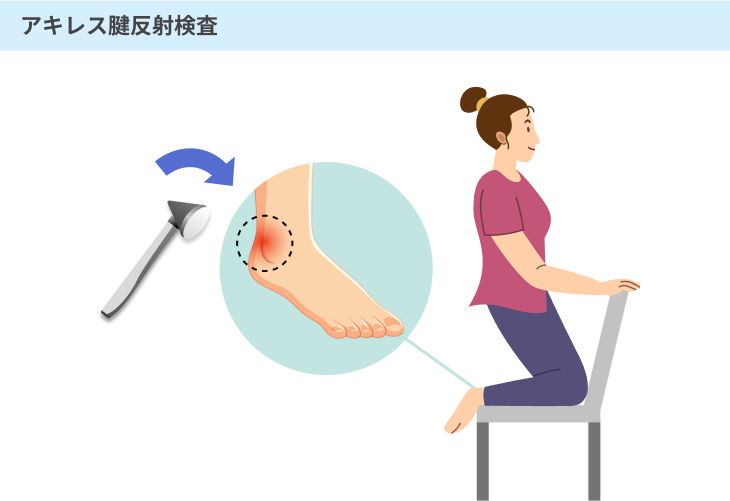
通常であれば、アキレス腱をハンマーで叩くと、足首が伸びてつま先立ちのような状態になります。
糖尿病性神経症では、感覚神経に異常が見られるため、反応が鈍くなる場合やまったく反応が見られないケースが多いです。
また、アキレス腱反射は本人の意思によって結果が左右されないため、神経の状態をより適切に把握することができます。
なお、アキレス腱反射は両足で検査を行い、反応の違いを調べることが多いです。
糖尿病性神経症は、先ほども述べたように、両足や両手など左右対称で症状が現れるところに特徴があります。
そのため、アキレス腱反射検査を両足で行い、両足で反応が鈍かったり反応がまったくなかったりする場合には、糖尿病性神経症の可能性があるといえるでしょう。
#2:モノフィラメント検査
ナイロンでできた細い糸(モノフィラメント)を足の裏にあてて反応を調べる検査です。
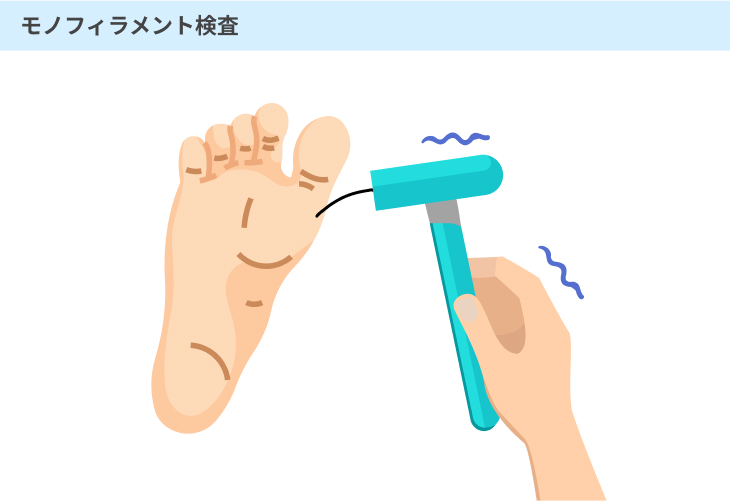
痛みを伴う検査ではなく、通常であればモノフィラメントをあてられた部分に小さな圧力を感じます。
糖尿病性神経症の場合には、感覚に異常が見られるため、圧迫感などを感じにくくなるのです。
なお、足の裏の複数の場所で検査が行われることが多く、感覚異常の有無や程度・範囲を測定することができます。
#3:神経伝導検査
手足の先の神経に弱い電流を流し、刺激が筋肉に伝わる速さを調べる検査です。
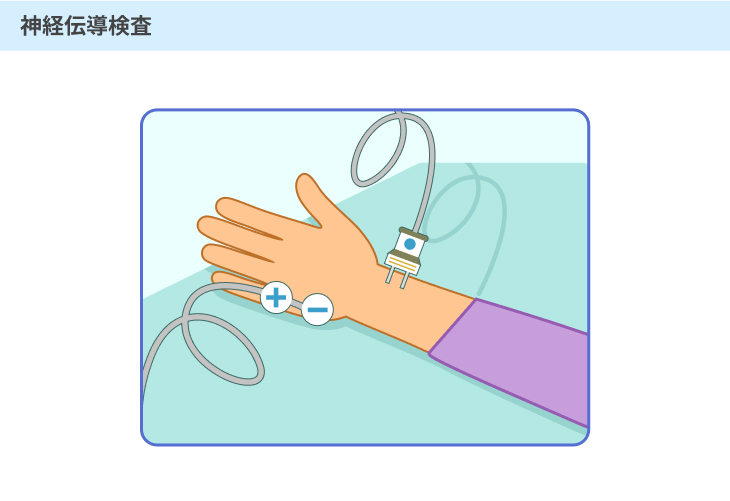
電流を流した際の反応を波形で表すことができ、その形や大きさから異常の有無や程度などを把握することができます。
手足の痺れや痛みなどの代表的な症状が現れていないような場合でも、この検査を行うことで糖尿病性神経症の可能性があるかどうかを判断することができる場合があります。
(2)糖尿病性網膜症が疑われる場合
糖尿病性網膜症では、主に網膜や硝子体の状態を把握することによって、症状の有無や状態を判断します。
主に以下のような項目について検査が行われることが多いです。
- 視力検査
- 眼底検査
- 眼圧検査
なお、ほかの合併症と比較すると、糖尿病網膜症を正確に診断することができるのは眼科に限定されるという特徴があるため、定期的な眼科検診が欠かせないことに注意が必要です。
#1:視力検査
ものの見え方や範囲などを測定する検査です。

糖尿病網膜症になると、ものが見えにくくなるなど、視力の低下が見られることが多いです。
視力検査を行うことで、視力の低下が見られるかどうかを判断することができます。
特に視力検査で重要なのは、眼鏡などを用いた矯正視力です。
一般的に、矯正視力が1.0を下回る場合には、視力に何らかの異常が生じていると判断されることが多いです。
なお、糖尿病性網膜症による視力の低下は、網膜の血管が傷ついたり出血が起こったりすることに原因があります。
そのため、網膜の状態を正確に把握することが何よりも大切です。
網膜の状態をより具体的に把握するためには、視力検査に加えて、後述する眼底検査や眼圧検査を行うことが重要といえます。
#2:眼底検査
眼底カメラという機械で眼の奥にある網膜の状態を撮影する検査です。
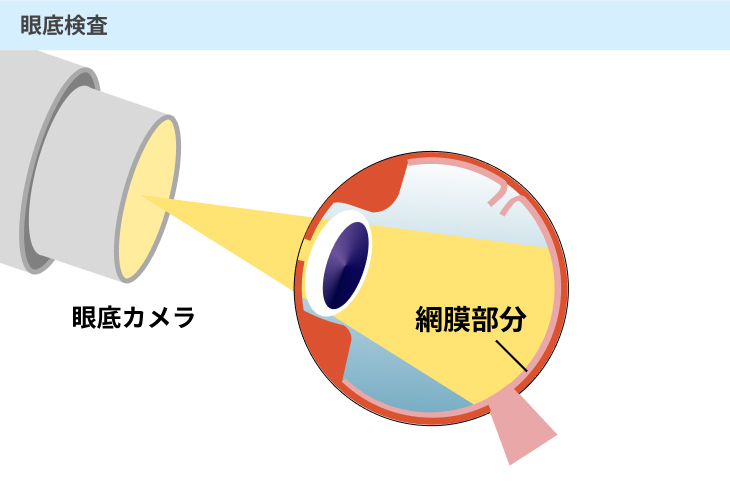
網膜の中には毛細血管が張り巡らされているため、眼底検査を行うことで、血管の状態を把握することができます。
毛細血管の詰まりや新生血管などができている場合には、糖尿病によって引き起こされた可能性があります。
また、眼底の血管は脳の血管の状態とよく似た変化をすることが知られており、網膜の太い血管に詰まりなどが生じている場合には、脳でも動脈の詰まりが生じている可能性があるのです。
特に糖尿病が進行・悪化することで、毛細血管だけでなく太い血管も傷つくリスクが高まります。
動脈などの太い血管が詰まったり破れたりすることで、心筋梗塞や脳出血などの病気を引き起こし、生命に関わる場合もあります。
このように、眼底検査を行うことで、糖尿病だけではなく、ほかの病気のリスクも早期に把握することができ、症状が進行・悪化するのを防ぐことができる場合があるのです。
#3:眼圧検査
眼圧検査は、眼球の硬さを測定するための検査です。
空気を角膜にあてた後に角膜が元の状態に戻るまでの時間を計測して眼圧を図る方法が多いです。
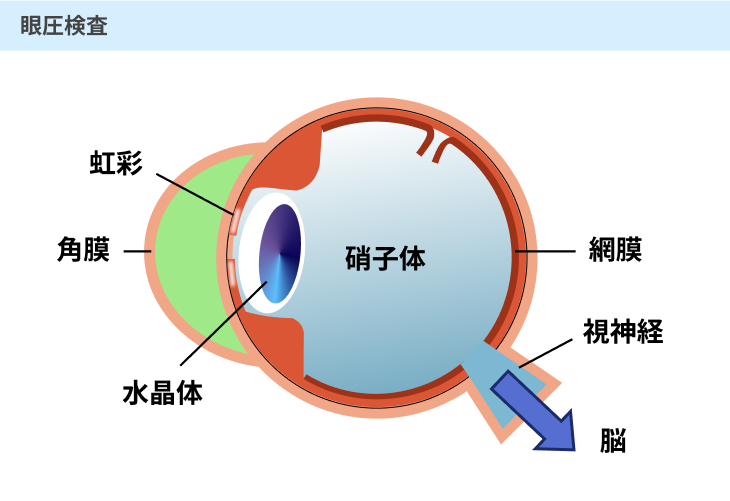
例えば、眼圧が高い場合には短時間で元の状態に戻りますが、眼圧が低下している場合には元に戻るまでに少し時間がかかってしまいます。
眼球の中の圧力は、房水という液体によって一定に保たれています。
具体的には、房水が眼球の中を流れることによって、丸い形を保つことができているのです。
糖尿病によって毛細血管が傷ついたり詰まったりすると、新生血管が虹彩と呼ばれる組織などに広がり、房水が流れ出ていくのが妨げられてしまいます。
そうすると、眼球の中に房水が溜まってしまい、眼圧が高くなるのです。
眼圧が高くなることで、視力の低下などが起こり、鈍い痛みや頭痛などを伴う場合もあります。
放置すれば緑内障や失明のリスクも高まるため、目に違和感がない場合にも、定期的に眼科を受診することが重要です。
(3)糖尿病性腎症が疑われる場合
糖尿病性腎症では、腎臓の機能が低下するため、血液や尿に異常が現れます。
そのため、以下のような検査を行うことで、症状を把握することが可能です。
- 血液検査
- 尿検査
糖尿病性腎症には5つの段階が設定されており、上記の検査結果からどの段階にあるのかを判断することが可能です。
これらの検査は、一般内科や内分泌科などで受けることができます。
なお、腎臓の機能を正確に把握したい場合には、腎臓内科を受診することも検討してみましょう。
#1:血液検査
血液検査では、主に以下のような項目について測定を行います。
| 検査項目 | 内容 |
| 糸球体ろ過量(GFR値) | 糸球体が1分間でろ過できる血液の量を測定する |
| 血清クレアチニン値 | 老廃物の1つであるクレアチニンが血液中にどれくらい含まれているかを測定する |
| 推算GFR値 | 血清クレアチニン値に年齢や性別などの項目を加味して算出する糸球体ろ過量(GFR値)の推算値 |
これらは、腎臓が正常にはたらいているかどうかを判断するために重要な項目です。
例えば、糸球体ろ過量(GFR値)を測定することで、腎臓が作り出すことができる尿の量を把握することができます。
そのため、この値が低い場合には、腎機能が低下しているということができます。
もっとも、糸球体から直接ろ過された液体を採取することはできないため、血清クレアチニン値から推定することが一般的です。
クレアチニンは、筋肉を動かすためのエネルギーを消費した後に作り出される物質で、体にとっては不要なものです。
そのため、通常であれば糸球体でろ過され、尿の中に混ざって体の外に出されます。
しかし、腎臓の機能が低下するとクレアチニンのろ過がうまくできず、血液中に残されてしまい、濃度が高くなってしまうのです。
このように、血液に含まれる物質の濃度を測定することで、腎臓の機能や状態について把握することができます。
#2:尿検査
主に尿に含まれる糖やタンパク質の測定を行います。
糖やタンパク質は体に必要な栄養素であり、通常であれば糸球体でろ過され、再吸収が行われるため、尿の中に含まれることはありません。
しかし、糸球体のはたらきが悪くなると、必要な物質のろ過・再吸収がうまくできなくなり、糖やタンパク質が尿の中に出てしまうのです。
なお、タンパク質の中でもアルブミンというタンパク質は、糸球体が傷つきはじめると比較的早くに尿の中に出てきます。
そのため、尿の中のアルブミンの濃度を測定することで、糖尿病性腎症の早期発見が可能な場合があるのです。
3.糖尿病によって引き起こされるほかの合併症
![]()
すでに述べたように、糖尿病の三大合併症は毛細血管が傷つくことが原因で引き起こされるものです。
しかし、初期には自覚症状がほとんどなく、本人も知らないうちに症状が進行していく場合があります。
糖尿病が進行・悪化すると、動脈などの太い血管にも影響がおよぶ場合があるため、注意が必要です。
動脈などの大型血管が傷つくことで起こる合併症には以下のようなものがあります。
- 動脈硬化
- 心筋梗塞
- 脳卒中
- がん
- 認知症
- 感染症
順にご説明します。
(1)動脈硬化
動脈硬化とは、動脈の内側に脂質などがくっつくことで血管が硬くなることをいいます。
血糖値が高い状態が続くと、毛細血管だけではなく、太い血管も傷ついたり詰まったりしてしまいます。
血液がドロドロになることで動脈などの太い血管の内部が傷つくと、そこにコレステロールなどがくっついて沈着する粥腫(じゅくしゅ)と呼ばれるものができます。
症状が進行すると、粥腫は大きくなり、血液の流れが悪くなったり詰まったりしてしまい、さまざまな病気を引き起こす原因となるのです。
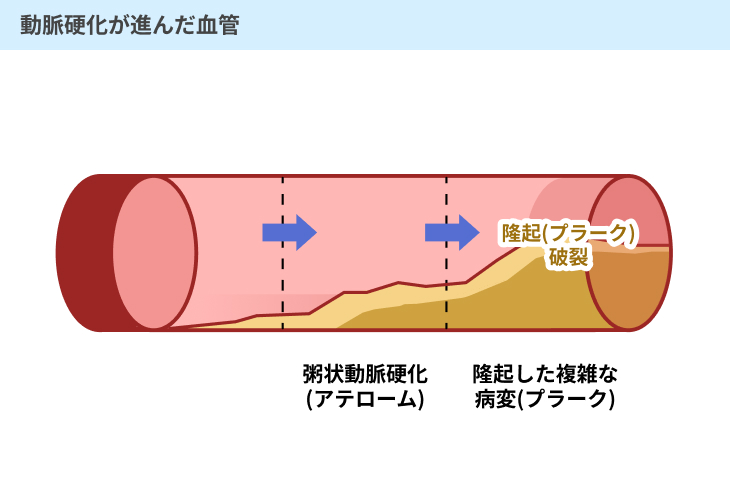
動脈硬化は、血圧が高い状態が続くことによって生じるほか、脂質の多い食習慣などによっても引き起こされます。
もっとも、糖尿病が進行して糖尿病性腎症になると、血圧を一定に保つことができなくなり、血圧が高くなってしまうことがあります。
そのため、糖尿病性腎症によって動脈硬化が引き起こされてしまうケースがあることに注意が必要です。
(2)心筋梗塞
心臓を取り巻く冠動脈と呼ばれる血管で動脈硬化が起こる病気です。
冠動脈で動脈硬化が起こると、血管が狭くなったり詰まったりするため、心臓の細胞に酸素や栄養素を運ぶことができなくなってしまいます。
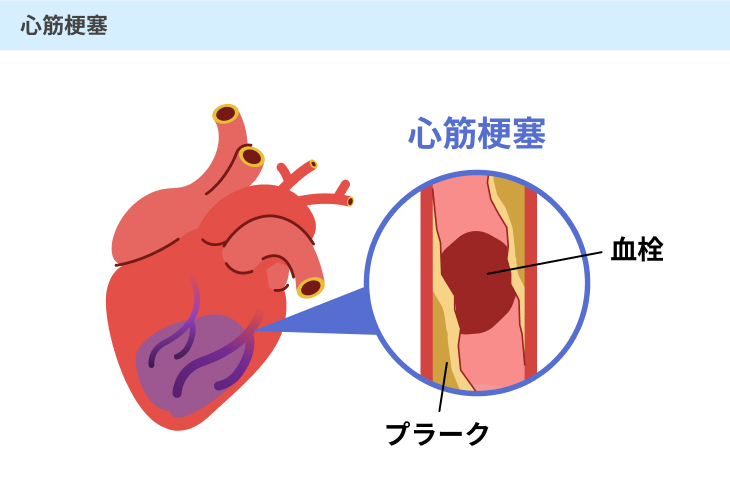
これによって、心臓の細胞が壊死してしまい、心臓の筋肉が正常にはたらかないことによって胸の苦しさや呼吸困難、吐き気といった症状が現れることが多いです。
症状が重くなると、死亡に至るケースもあるため、心筋梗塞が生じた場合には直ちに治療が必要となります。
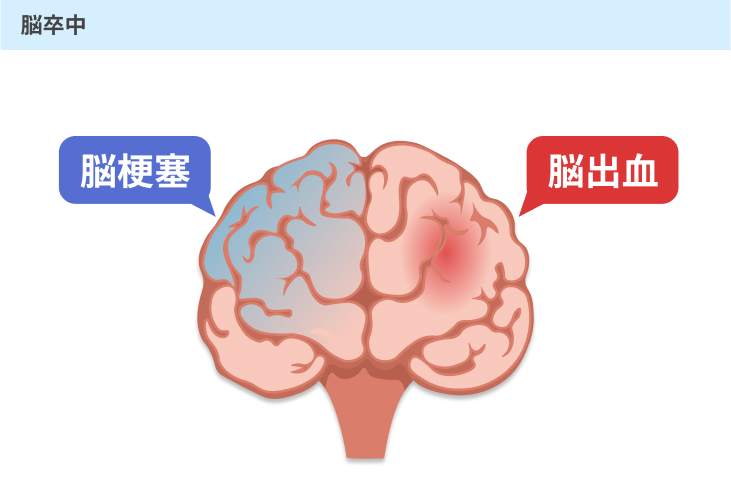
(3)脳卒中
脳卒中は脳の血管が詰まったり破れたりすることで起こります。
具体的には、以下のような病気が挙げられます。
順にご説明します。
#1:脳梗塞
脳の血管が詰まってしまうことで起こる病気です。
動脈硬化が進行すると、血管の内部にくっついて沈着した粥腫(じゅくしゅ)が徐々に大きくなり、血液の流れを遮ってしまいます。
これによって、脳の細胞や組織に酸素や栄養素を運ぶことができなくなってしまい、細胞が壊死してしまうのです。
ダメージを受けた細胞の場所によって現れる症状は異なりますが、主に手足の麻痺や痺れ、呂律が回らなくなるなどの症状が見られます。
また、糖尿病性神経症とは異なり、手足の麻痺はどちらか片方のみに現れるという特徴があります。
動脈硬化のほか、高血圧や糖尿病によって引き起こされる場合が多いです。
症状を放置すると、脳の機能が失われてしまい、言葉をうまく話せなくなったり手足が動かなくなったり、さまざまな後遺症が残るリスクがあります。
そのため、早期発見と適切な治療を行うことが重要といえます。
#2:脳出血
脳出血は、脳の血管が破れて血液が脳の中に溜まってしまうことを指します。
出血によってできた血腫が脳を圧迫したり脳がむくんだりすることで、脳の細胞が破壊されてしまうのです。
出血が起こる部分によって現れる症状には違いが見られますが、主に激しい頭痛や嘔吐、体の片側の麻痺、視野が狭くなるなどの症状が現れることがあります。
動脈硬化に高血圧が加わることで発症する場合が多く、糖尿病では高血圧と動脈硬化のどちらも誘発するため、脳出血が起こるケースもあり、注意が必要です。
(4)がん
がんは細胞が過剰に成長・増殖することで生じます。
糖尿病患者の中では死因のトップを占め、特にインスリンのはたらきが弱まる2型糖尿病の場合に発症するリスクが高いです。
また、2型糖尿病はがんの中でも、肝臓がんや膵臓がん、大腸がんのリスクを高めることが知られています。
インスリンには、ブドウ糖の分解・吸収を促進して血糖値を下げるはたらきのほか、細胞の成長を促すはたらきもあります。
2型糖尿病では、細胞に対するインスリンの作用が弱められてしまうため、血糖値を下げようと膵臓は過剰にインスリンを放出してしまいます。
これによって血液中にインスリンがあふれてしまうことで、細胞の成長が促され、がん細胞の成長や増殖も促されてしまうのです。
また、これとは別に、血糖値が高い状態が続くことで抗酸化作用が低下し、細胞や組織が傷つけられることでがん細胞となる可能性も指摘されています。
(5)認知症
糖尿病によって、認知症を発症するリスクが高まることも指摘されています。
これは、血糖値が高い状態が長く続くことで、血管が傷つけられて脳の細胞に酸素などが運ばれなくなることや神経細胞が傷つけられることに原因があると考えられています。
また、糖尿病による認知症では、注意力や物事を計画的に進めるための脳のはたらきが低下する傾向にあります。
そのため、糖尿病によって認知症になってしまうと、セルフケアをする能力が低下してしまい、薬の飲み忘れなどによって血糖値の管理が困難となるケースも少なくありません。
そうすると、血糖値が上昇してしまい、さらに認知症の症状が進行してしまうリスクもあるのです。
このように、認知症による遂行能力の低下は、血糖値の上昇とさらなる認知症の進行につながるケースがあるため、普段から血糖値を上げないような食習慣や運動習慣を身につけることが大切です。
(6)感染症
糖尿病では、血糖値が高い状態が続くことによって、免疫機能が低下することがあります。
免疫機能とは、体の外から侵入してきた細菌やウイルスを攻撃し、排除するはたらきのことです。
糖尿病になると、免疫機能の一部を担う白血球のはたらきが弱められてしまい、免疫機能が低下することで様々な感染症にかかるリスクが高まります。
特に糖尿病では、尿路感染症や歯周病などの感染症にかかりやすいことが知られています。
また、糖尿病性神経症の症状が進行することで、足に怪我や傷を負っても痛みを感じにくくなるため、細菌感染によって足先の組織や細胞が壊疽してしまうのです。
このように、糖尿病によって血管が傷つけられることで、細菌やウイルスなどの異物に対する抵抗力が弱まり、感染症を引き起こしやすくなることにも注意が必要です。
4.糖尿病の三大合併症の治療法

糖尿病は、食事療法と運動療法を組み合わせることで、血糖値のコントロールを行うことが症状の進行・悪化を防ぐことにつながります。
このほか、現れている合併症に応じて行われる治療には違いがあることも押さえておきましょう。
なお、症状の程度が軽く、血糖値のコントロールがうまくできる場合には、食事療法と運動療法のみによって症状の改善を図ることが可能なケースもあります。
もっとも、症状が進行・悪化してしまうと食事療法と運動療法だけでは血糖値のコントロールが不十分となる場合がほとんどです。
そのため、定期的に血液検査や尿検査などを受け、糖尿病のリスクを把握しておくことが最も大切といえます。
(1)糖尿病性神経症の主な治療法
糖尿病性神経症では、手足の痺れや痛みなどの神経症状が現れるのが一般的です。
そのため、これらの感覚異常を和らげるための薬物療法がとられる場合があります。
具体的には、鎮痛剤を用いて痺れや痛みを緩和することが多いです。
もっとも、症状の程度によって処方される薬には違いがあります。
また、血糖値のコントロールがうまくいかない場合には、これに加えて血糖値を下げるための飲み薬やインスリン注射による治療が行われることもあります。
(2)糖尿病性網膜症の主な治療法
糖尿病性網膜症では、症状の進行に合わせて、以下のような治療法がとられます。
- レーザー治療(網膜症光凝固)
- 硝子体手術
順にご説明します。
#1:レーザー治療(網膜症光凝固)
レーザーを網膜にあてることによって、網膜を固まらせる治療法です。
これを行うことによって、新生血管が現れることや毛細血管が破れて出血することなどを防ぐことができます。
また、痛みはほとんどなく、治療後は症状が沈静化し、進行が鈍くなることが多いです。
もっとも、視力を回復することまではできないため、注意が必要です。
また、レーザー治療を行っても、その後の血糖値のコントロールが悪い場合には再び症状が進行・悪化することがあるため、定期的な検査も欠かせないことを押さえておきましょう。
#2:硝子体手術
硝子体の中で出血が起こった場合や網膜がはがれる網膜剥離が起こった場合に行われます。
具体的には、器具を使って出血した硝子体を除去したり、はがれた網膜を元に戻したりする手術です。
レーザー治療とは異なり、網膜の状態によっては、硝子体手術を行うことで、視力の回復も期待できる点に特徴があります。
もっとも、糖尿病の進行によって血管や組織の状態が悪い場合には、完全に修復することは難しく、硝子体手術を行っても視力がそれほど回復しないケースも少なくありません。
(3)糖尿病性腎症の主な治療法
糖尿病性腎症は、症状の程度が初期から中期までの間であれば、食事療法と運動療法によって症状の改善や悪化の予防を行うことが可能です。
もっとも、腎機能の低下の度合いが強い場合には、これらだけで症状の改善を目指すことは難しく、以下のような治療法がとられます。
- 人工透析
- 腎移植
いずれも専門的な治療であるため、腎臓内科や泌尿器科などの専門の医療機関を受診することが必要です。
#1:人工透析
人工透析は、機械によって腎機能を補い、余分な老廃物や水分を体の外に取り除く治療法です。
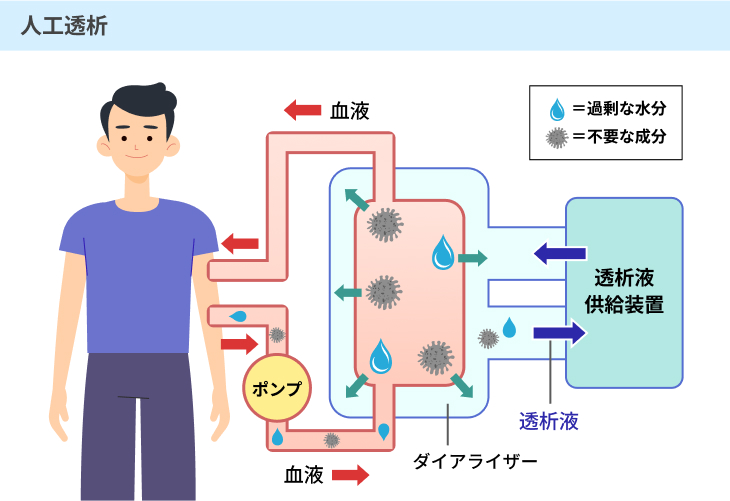
まず、ポンプによって血液を体の外に一旦出し、ダイアライザーという機械の中に取り込みます。
その後でダイアライザーに透析液という液体を注ぎ、余分な老廃物や水分を取り除き、きれいになった血液を再び体の中に戻す仕組みです。
1回に3時間程度の時間がかかり、週に2~3回通院することによって行うのが一般的です。
なお、人工透析を行う場合には、腎機能が低下しているため、自力で尿を作り出すことができません。
そのため、人工透析を行う際には、1日に摂取できる水分量が制限されます。
また、カリウムや塩分などの量についても制限されるため、治療中は制約が多いことにも注意が必要です。
#2:腎移植
人工透析によっても改善が難しい場合にとられる治療法です。
健康な腎臓を体の中に移植する方法で、親族あるいはドナー登録者から提供を受けます。
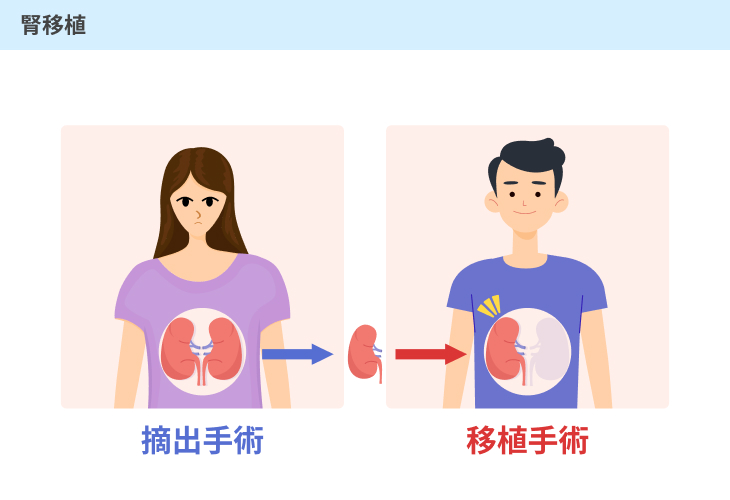
腎移植によって腎機能が回復すれば、人工透析のような制限は生じないことが特徴として挙げられます。
もっとも、提供者が少なく、すぐに移植を行えない場合もあることに注意が必要です。
また、腎臓の移植を受けた側の体の中で、移植された腎臓を異物と判断して攻撃してしまう免疫反応が起こる可能性があることにも注意が必要となります。
そのため、免疫機能を抑えるための薬を服用するなど、移植後も必要な治療を継続しなければならないことが多いといえます。
まとめ
本記事では、糖尿病の三大合併症の症状や治療法などについて解説しました。
合併症の症状は初期から現れることはほとんどなく、糖尿病の症状が進行・悪化することによって、徐々に現れることが一般的です。
また、糖尿病による高血糖は、ほかの病気を引き起こすリスクにもなるため、これらを回避するためには、食事や運動を通じた血糖値のコントロールが必要不可欠となります。
本記事で解説したような症状に心当たりがある方は、糖尿病の可能性も考慮して、糖尿病専門クリニックなどの医療機関を受診し、必要な検査を受けることをおすすめします。
