
糖尿病の食事療法とは?血糖値コントロールのためのポイントと注意点
「糖尿病の食事療法とはどんなもの?」
「具体的にはどんなことに気をつければいい?」
「食事以外にどんな治療法があるのか知りたい」
糖尿病の治療法について、このような疑問や不安をお持ちの方もいるかと思います。
糖尿病は、体の中でブドウ糖(糖質)がうまく分解・吸収されない病気です。
そのため、血液中にブドウ糖があふれてしまい、血糖値が高い状態が続いてしまいます。
血糖値が高い状態を放置することで、血管が傷ついたり詰まったりしてしまうため、血糖値を適切な範囲に保つことが重要です。
ブドウ糖は食事によって体の中に取り込まれるため、食事の習慣やサイクルなどを見直すことによって、血糖値を適切な水準に維持することができます。
そのような目的をもっているのが食事療法なのです。
本記事では、糖尿病の治療における食事の意義や具体的なポイントについて解説します。
また、食事以外の治療法についても合わせて解説しています。
糖尿病は、血糖値のコントロールがうまくいけば、生活や仕事に大きな支障なく変わらない日常を送ることが可能です。
さらに、糖尿病の食事療法のポイントは、糖尿病を予防するためにも効果的な点がたくさんあります。
これから糖尿病の治療を始められる方はもちろん、糖尿病を予防するための食習慣を身につけたい方にも参考となれば幸いです。
1.糖尿病の食事療法の意義

糖尿病の治療には、食事療法と運動療法、インスリン療法の3つがあります。
先ほども述べたように、糖尿病は、食事などを通じて体の中に取り込まれる糖質(ブドウ糖)をうまく吸収・分解できない病気です。
ブドウ糖は、膵臓で作られるインスリンというホルモンのはたらきで吸収・分解が促されるものの、糖尿病ではインスリンが作られなくなったり、インスリンのはたらきが弱められてしまいます。
特にインスリンが作られなくなるものを1型糖尿病、インスリンの作用が弱まってしまうものを2型糖尿病といいます。
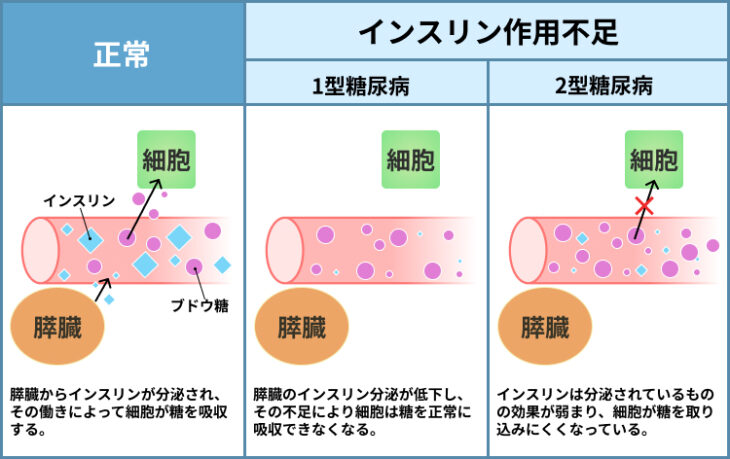
いずれの場合であっても、放置することで血糖値が高い状態が続き、さまざまな不調や症状、ほかの病気を引き起こすリスクが高まるのです。
そのため、食事の内容や習慣を改善することで、血液中のブドウ糖の濃度(血糖値)のコントロールを行うことを目的としているのが食事療法です。
糖尿病における食事療法の意義には、主に以下のようなものが挙げられます。
- 血糖値の適切なコントロール
- 栄養バランスの確保
- 健康的な体重の維持
- 食習慣や生活習慣の見直し・改善
- 体調の自己管理の強化
2型糖尿病の場合には、食事療法を通じて血糖値をコントロールすることで、膵臓への負担を軽減することが主な目的となります。
また、1型糖尿病の場合にはインスリンが作られなくなるため、インスリンの注射などのインスリン療法が必要不可欠となります。
これに食事療法を組み合わせることによって、インスリン療法の効果を高める目的があるのです。
このように、食事療法が持つ意義は1型糖尿病と2型糖尿病で少し違いが見られますが、糖尿病の進行・悪化を防ぐという観点からは、いずれの場合にも有効といえます。
(1)血糖値の適切なコントロール
先ほども述べたように、糖尿病になると、血糖値の調整ができなくなってしまうため、食事を通じて血糖値のコントロールを行うことが必要となります。
血糖値が高い状態が続くと、血液がドロドロになってしまい、血液が固まりやすくなってしまいます。
糖尿病の症状として代表的な頻尿や多尿、異常なのどの渇き、倦怠感などの症状は、いずれも血糖値が高い状態が続くことで引き起こされるのです。
また、血糖値が高い状態が慢性的になると、血管が傷つけられたり、詰まりやすくなったりしてしまい、さまざまな症状が現れます。
特に体の末端の方に広がる細い血管(毛細血管)が最初に傷つきやすく、症状が進行・悪化することで徐々に大型の血管(動脈など)も傷つきやすくなります。
これによって、視力障害や腎臓の機能低下、動脈硬化などさまざまな合併症を引き起こすリスクが高まるのです。
そのため、食事を通じて血糖値が上がりすぎないようにすることは、これらの合併症や病気のリスクを抑えるためにも効果的です。
(2)栄養バランスの確保
糖尿病の中でも2型糖尿病は、生活習慣の乱れによって引き起こされることが指摘されています。
特に糖質を多く含む炭水化物などの食品の過剰な摂取など、栄養バランスの偏りが原因である場合も多いです。
食事を通じて、糖質やタンパク質、食物繊維などの栄養素のバランスを確保することで、血糖値の急激な上昇を抑えることが可能です。
また、栄養バランスを整えることは、2型糖尿病の発症リスクを高める肥満の予防にも効果的といえます。
(3)健康的な体重の維持
2型糖尿病を発症するケースでは、生活習慣や食習慣の偏りから肥満の状態になっている場合が見られます。
肥満になると、脂肪が体に蓄積しているため、インスリンのはたらきが効かなくなってしまう「インスリン抵抗性」が高められてしまいます。
これによって、十分な量のインスリンが放出されていたとしても、細胞へのインスリンのはたらきが弱まり、ブドウ糖が細胞に吸収されずに血液中にあふれてしまうのです。
そのため、肥満は糖尿病の原因になるとともに、血糖値を持続的に上昇させてしまう要因になるため、注意が必要です。
食事を通じて減量を行い、脂肪の量を減らすことは、インスリンの作用を高めて血糖値のコントロールを行うためにも重要といえます。
(4)食習慣や生活習慣の見直し・改善
食事療法に取り組むことは、食習慣や生活習慣を長期にわたって改善することにもつながります。
血糖値が上がりやすい高糖質食品や加工食品を避けて、野菜や果物などの自然食品をとることで、食習慣を健全なものに改めることが可能です。
また、規則正しく適切な量の食事をすることで、血糖値の安定的な維持を目指すこともでき、生活習慣全体を見直すことにもつながります。
(5)体調の自己管理の強化
食事療法を通じて、自身に合った栄養バランスや食事の習慣を身につけることで、体調管理を自分で適切に行うことができます。
特に食事療法によって適切な血糖値を維持することができれば、インスリンや薬の量を減らすこともでき、治療効果を全体的に高めることも可能です。
また、生活の質を向上させることにもつながり、糖尿病の進行や悪化、合併症のリスクを抑えられる場合もあります。
糖尿病は、合併症やほかの病気を引き起こすことによって、平均余命が糖尿病ではない人と比較すると10年以上短いことが報告されています。
自身の体調を適切に管理することで、合併症の発症を防ぎ、平均余命を伸ばすことも可能です。
2.食事療法で意識すべきポイント

上記で述べたように、食事療法の最も重要な目的は、血糖値を適切な水準に保つことです。
そのためには、以下のような点を意識することが大切です。
- 1日の摂取カロリー量を適切に決める
- 栄養素のバランスを意識する
- しっかり3食欠かさずに食事をとる
- 早食いを避ける
- 食事をとるときの順番を意識する
- アルコールの摂取に注意を払う
- 外食の際も栄養バランスを把握する
順にご説明します。
(1)1日の摂取カロリー量を適切に決める
1日に摂取するカロリーの量を適切に定めることが最も重要です。
具体的には、以下の計算式に基づいて決めます。
- 1日のエネルギー摂取量=標準体重×エネルギー係数
標準体重は、身長(m)×身長(m)×22によって求めることができます。
また、エネルギー係数は、普段の仕事の内容などによって決まります。
具体的には、以下のような指標です。
| 身体活動レベル | エネルギー係数 |
| 軽い労作(大部分が座った姿勢にある) | 25~30kcal/kg |
| 普通の労作(座った姿勢を中心として、通勤や家事などの軽い運動を含む) | 30~35kcal/kg |
| 重い労作(力仕事や活発な運動習慣がある) | 35kcal/kg~ |
なお、すでに標準体重を大きく上回っている場合には、実際の身体活動レベルよりも低い係数を設定することによって、摂取カロリー量の制限が行われる場合もあります。
現状の体重と標準体重との差や活動量などを踏まえて、柔軟に摂取カロリー量を設定することが大切です。
治療の効果を高めるためにも、医師と相談しながら決めていくことが必要です。
(2)栄養素のバランスを意識する
摂取カロリー量だけでなく、栄養素のバランスを意識して食事をとることが大切です。
具体的には、1日に決められた摂取カロリー量のうち、炭水化物は40~60%、タンパク質は20%を上限とし、脂質を25%を超えない量に抑えることが重要といえます。
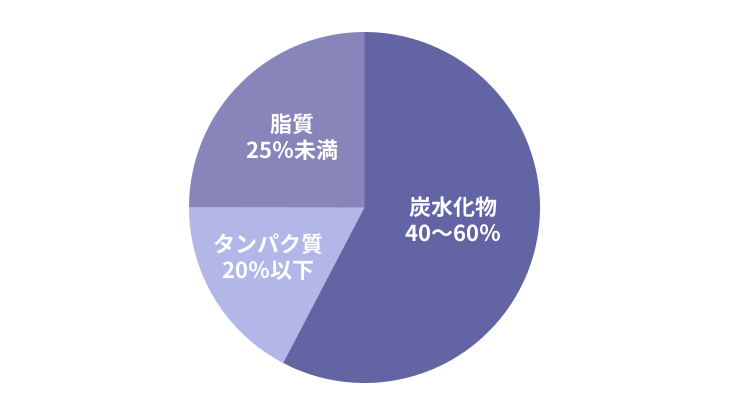
また、以下のようなポイントも合わせて意識しましょう。
- 糖質や脂質のとりすぎに注意する
- 食物繊維やミネラルを意識的に多くとる
順に解説します。
#1:糖質や脂質のとりすぎに注意する
糖質や脂質は、血糖値の上昇だけでなく、肥満の原因にもなります。
そのため、これらの栄養素を多く含む食品を摂取しすぎると、糖尿病の症状が悪化する可能性が高まります。
血糖値の上昇を防ぎ、インスリンの作用を高めるためには、これらの栄養素を含む食品のとりすぎに注意することが何よりも重要です。
具体的には、糖質を多く含む米やパン、麺類などの主食の量は一定にすることが大切です。
また、野菜の中でもじゃがいもやトウモロコシは糖質を多く含んでいるため、これらのとりすぎにも注意を払いましょう。
糖質の制限を行うことは、血糖値のコントロールにも有効ではあるものの、過度な制限や長期間にわたる制限については、その安全性や有効性が実証されていません。
そのため、糖質制限は自己判断で行うのではなく、必ず医師に相談の上で行うことが重要です。
なお、脂質の代わりにタンパク質をとることで、筋肉の維持・修復を高めて、インスリンのはたらきを高める効果が期待できます。
そのため、タンパク質を脂質よりも多くとるなどの工夫も効果的です。
もっとも、加工肉や脂肪分の多い部位を多くとりすぎることを避け、鶏の胸肉やささみ、魚や大豆などの低脂肪なものを選ぶのがポイントといえます。
#2:食物繊維やミネラルを意識的に多くとる
食物繊維やミネラルなどの栄養素は、糖質の吸収を緩やかにし、血糖値が急激に上昇するのを抑えるはたらきがあります。
そのため、これらの栄養素を含む食品を意識的に多くとることが重要です。
特にキャベツやレタス、緑黄色野菜(にんじんやブロッコリー、ほうれん草など)には食物繊維が豊富に含まれています。
また、わかめや昆布などの海藻類にはミネラルが多く含まれているため、これらの食品を合わせてとることが血糖値の上昇を抑えるために大切です。
なお、きのこ類には亜鉛が多く含まれているため、これらも意識的にとるのがおすすめです。
亜鉛はインスリンの材料になる栄養素であり、特に2型糖尿病の場合には、亜鉛を多く含む食品をとることで、作り出されるインスリンの量を増やすことにもつながります。
(3)しっかり3食欠かさずに食事をとる
毎食欠かさずに食事をとることが血糖値を上げないためのポイントといえます。
食事を1回抜くと、次の食事の際にたくさん食べてしまうことで血糖値が上昇しやすくなってしまうため、注意が必要です。
血糖値が急激に上昇してしまうと、これを抑えるために大量のインスリンが必要となってしまいます。
これによって、膵臓に負担をかけてしまうことにつながるため、注意が必要です。
膵臓への負担が増えると、インスリンを作り出す機能にも大きな負担がかかり、インスリン量が低下してしまい、症状が悪化するリスクがあります。
インスリンの量を適正に保ち、膵臓に過度に負担をかけないためにも、食事のリズムを意識しましょう。
(4)早食いを避ける
早食いをしてしまうと、急激に血糖値が上昇してしまいます。
そのため、早食いを避けてしっかりと噛んで食事をとることが大切です。
食事をとってから満腹感を得られるためには、ある程度の時間が必要となるため、時間をかけて食事をとることで、必要以上の量をとってしまうことを防ぐことができます。
忙しい場合であっても、15~20分程度は時間をかけてゆっくり食事をすることがおすすめです。
このように、早食いを避けることは血糖値の上昇を抑えるだけでなく、肥満を予防することにもつながります。
(5)食事をとるときの順番を意識する
血糖値の急激な上昇を抑えるためには、バランスを意識することはもちろん、食べる順番にも注意を払いましょう。
食べる順番を工夫することで、血糖値の急激な上昇を抑えることが可能です。
具体的には、食物繊維やミネラルを最初にとり、その次に脂質やタンパク質、最後に炭水化物をとることで、血糖値の上昇を抑えることができます。
(6)アルコールの摂取に注意を払う
アルコールの摂取は、肝臓に負担をかけてしまうため、食事療法においては原則として禁酒することが望ましいです。
また、すでに肝硬変や膵炎などの病気を発症している場合やリスクがある場合には、禁酒する必要があります。
もっとも、血糖値のコントロールがうまくできている場合には、医師が許可した範囲においてアルコールを摂取することができる場合があります。
具体的には、1日2単位(160kcal)までであり、以下のように決められています。
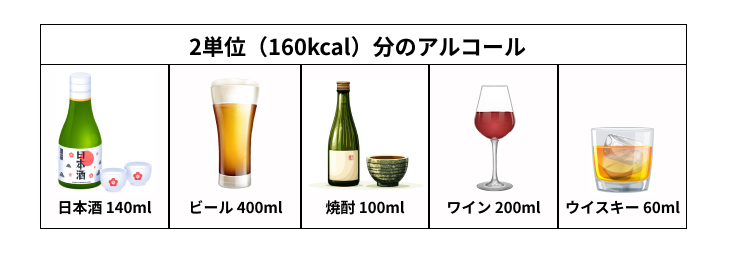
なお、日本酒などの醸造酒やビールには糖質が多く含まれているため、糖質の少ないワインや蒸留酒(ウイスキーや焼酎など)の方が血糖値の上昇につながりにくいです。
もっとも、肝臓への負担がかかるため、過度な飲酒は禁物であり、適宜休肝日を設けるなど、適度なコントロールが必須といえます。
(7)外食の際も栄養バランスを把握する
外食をすることは、食事療法のリズムやバランスを乱すことにつながるため、可能な限り避けることが重要です。
もっとも、生活習慣や仕事の内容などによっては、外食をすることを避けては通れない場合もあります。
外食は一般的に糖質や脂質が占める割合が高く、野菜などの食物繊維やミネラルが少ない傾向にあります。
そのため、主食と副菜が分かれているような定食スタイルのものを選ぶことで、栄養バランスを把握しやすくなります。
また、分量が多い場合には器ごとに料理を残すなどの工夫も必要です。
エネルギー量や成分表示などから、栄養素のバランスなどを把握できるような習慣を身につけることも大切といえるでしょう。
3.そのほかの治療法

糖尿病には、食事療法のほかにもいくつかの治療法があります。
具体的には、以下のようなものが挙げられます。
- 運動療法
- 薬物療法
- インスリン療法
糖尿病の初期や血糖値のコントロールがうまくできている場合には、基本的に食事療法と運動療法のみによって症状の進行や悪化を防ぐことが可能です。
もっとも、合併症を引き起こしたり、血糖値のコントロールが良好でない場合には、これらに合わせて薬物療法やインスリン療法が行われます。
糖尿病を放置することで、症状が進行・悪化すれば、治療法の選択肢も限られるため、違和感や不調が現れた時点で、内分泌科や糖尿病専門クリニックを受診しましょう。
(1)運動療法

運動療法には、大きく分けると以下の2つがあります。
- 有酸素運動
- レジスタンス運動
どちらか一方のみでも血糖値のコントロールに効果が期待できるものの、2つを組み合わせることで、より効果が大きくなるため、適宜組み合わせながら取り組むのがおすすめです。
#1:有酸素運動

有酸素運動とは、酸素を利用することで体の筋肉を動かす運動のことをいいます。
例えば、ウォーキングやジョギング、ランニングなどが代表的です。
有酸素運動を行うことで、体の中のブドウ糖や脂肪などがエネルギー源として消費され、血液中のブドウ糖の消費を促し、血糖値の上昇を抑える効果が期待できます。
また、体の中に蓄えられている脂肪がエネルギーとして消費されるため、余分な脂肪を燃焼することは、インスリンの作用を高めることにもつながります。
このように、有酸素運動を行うことは、ブドウ糖の消費とインスリンのはたらきを高める上で効果的であるといえるでしょう。
#2:レジスタンス運動

レジスタンス運動は、筋肉に繰り返し負荷をかけ続ける運動のことです。
筋力トレーニングの1種であり、スクワットや腕立て伏せなどがこれにあたります。
筋肉をつけることで、基礎代謝を向上させることにつながり、脂肪が燃焼されやすくなり、インスリンの作用を高めることができます。
そのため、筋肉量を増加させることは、インスリンのはたらきを強め、血糖値のコントロールにつながるのです。
また、日常生活での活動に費やすエネルギー消費を高めることも大切です。
例えば、日常生活の中で座っている時間を減らし、立った姿勢を維持することや移動には階段などを使うことなどの工夫をすることで、エネルギー消費を高めることができます。
このように、普段から少しずつ動く習慣を身につけていき、それを継続させることが最も大切といえます。
(2)薬物療法

食事療法と運動療法を組み合わせても、適正な血糖値のコントロールができない場合には、飲み薬によって血糖値の上昇を抑える薬物療法がとられることがあります。
飲み薬には、そのはたらきによって、以下のような分類があります。
- 糖質の消化・吸収を緩やかにする薬
- インスリンが作り出されるのを促す薬
- インスリンのはたらきを高める薬
- 糖を尿と一緒に排出させる薬
後述するインスリン療法では注射によってインスリンを補うのに対して、薬物療法では薬の服用が簡単であり、注射と比較すると心理的な不安が小さい点も特徴として挙げられます。
もっとも、インスリン注射とは異なり、インスリン量の細かな調整が行いにくく、効果が現れるまでに時間がかかることもあります。
そのため、1型糖尿病の場合や2型糖尿病の中でもインスリン量が極端に低下している場合には、インスリン療法をメインとしながら、必要に応じて薬物療法が行われるケースが多いです。
なお、どのような種類の薬を用いて治療を行うかは、血糖値の状態や症状の内容などによっても異なります。
また、薬物療法によって血糖値のコントロールができるようになったとしても、食事療法や運動療法をやめてしまうと、状態が悪化する場合があります。
薬の効果を十分に高めるためにも、継続して食事療法と運動療法に取り組むことが何よりも大切です。
#1:糖質の消化・吸収を緩やかにする薬
糖質の消化・吸収は、小腸や大腸などの腸管で行われます。
具体的には、αグルコシダーゼと呼ばれる消化酵素のはたらきによって消化・吸収が行われます。
そのため、この消化酵素のはたらきを弱めるための薬が投与されるのです。
主にαグルコシダーゼ阻害薬という薬が用いられることが多いです。
糖質の消化・吸収を遅らせることによって、食後の血糖値が急激に上昇するのを防ぐ効果が期待できます。
そのため、食後血糖値が高いケースで処方されるのがほとんどであり、また、食事の前に服用する必要があることにも注意が必要です。
もっとも、腸の消化酵素の活動が弱められてしまう薬であるため、胃腸障害などの副作用が出る場合もあります。
具体的には、お腹が膨張したような違和感や便秘などの症状が現れる場合があります。
また、一時的に低血糖の状態に陥るケースもあるため、ブドウ糖を携帯し、必要に応じて補充を行うなどの対応が求められる場合もあります。
#2:インスリンが作り出されるのを促す薬
インスリンは膵臓にあるランゲルハンス島のβ細胞という場所で作られます。
1型糖尿病ではβ細胞が破壊されてしまうため、インスリンを作ることができなくなっていますが、2型糖尿病ではβ細胞自体は問題なくはたらいていることが多いです。
そのため、2型糖尿病の場合には、β細胞を刺激して活動を活発にすることで、作り出されるインスリンの量を増加させることができる場合があります。
具体的には、以下のような種類の薬が用いられます。
- スルホニル薬(SU薬)
- 速効型インスリン分泌促進薬(グリニド薬)
- DPP-4阻害薬
このような薬によって、インスリンの放出量を増やし、ブドウ糖の吸収・分解を促す効果が期待できます。
もっとも、インスリンの量が過剰となり、ブドウ糖の吸収・分解が過剰に高められることで、低血糖の状態になることもあります。
また、薬によっては膵臓に負担がかかることで膵炎などの副作用が現れるケースもあるため、注意が必要です。
特に強い空腹感や動悸、手指の震えなどの低血糖が原因で起こる症状が現れた場合には、直ちに主治医に相談することが大切です。
#3:インスリンのはたらきを高める薬
肝臓が別の物質からブドウ糖を作り出して血液中に放出するはたらき(糖新生)を抑えたり、細胞に対するインスリンのはたらきを高めることで、血糖値の改善を図る薬です。
以下のような種類のものが挙げられます。
- ビグアナイド薬
- チアゾリジン薬
特にチアゾリジン薬は動脈硬化を抑える効果が期待でき、脳卒中の再発防止や心筋梗塞の発症リスクを抑えることが知られています。
一方で、肝臓の機能が低下している場合や心不全の症状がある場合には処方ができないため、注意が必要です。
また、ビグアナイド薬は、大量に服用することで、ごく稀に血液中に乳酸があふれてしまう「乳酸アシドーシス」が起こるケースがあります。
通常であれば、乳酸は肝臓がブドウ糖を血液中に放出する糖新生の際に消費されるものの、ビグアナイド薬の過剰な服用によって、糖新生のはたらきが抑えられてしまいます。
そうすると、乳酸は消費されずに血液に残されてしまい、血液が酸性に傾いて脱水症状を引き起こしてしまうのです。
症状が重くなると、昏睡などの意識障害に陥るリスクが高まるため、服用の量はしっかりと守ることが重要です。
#4:糖を尿と一緒に排出させる薬
腎臓でブドウ糖が再吸収されるのを抑え、尿と一緒に排出されるのを促す薬です。
具体的には、SGLT2阻害薬が用いられることが多いです。
血液中の余分なブドウ糖を体の外に排出させることによって、血糖値の低下を促すことができます。
尿酸値や血圧の低下への効果も期待されており、特に心血管系の合併症を低下させることができると報告されています。
その一方で、頻尿や多尿などの副作用が現れるケースがあるほか、尿路感染症のリスクを高めるものもあるため、注意が必要です。
(3)インスリン療法
インスリン療法は、注射などによって直接体の中にインスリンを補充する治療法です。
糖尿病には、膵臓でインスリンが作られなくなってしまう1型糖尿病とインスリンは作られるものの作用が弱まってしまう2型糖尿病の2つのタイプがあります。
1型糖尿病では、インスリンを作り出すことができないために血糖値が上昇し続けるのです。
そのため、1型糖尿病の場合にはインスリンの注射によって血糖値をコントロールするインスリン療法が必要不可欠となります。
これに対して、2型糖尿病では必ずしもインスリン療法が必要なわけではないことに注意が必要です。
もっとも、食事療法や上記のような治療法を組み合わせても血糖値のコントロールが難しい場合には、インスリン療法によって血糖値の上昇を抑える必要があります。
具体的には、以下のいずれかにあてはまる場合には、2型糖尿病であっても、インスリン療法が必要となります。
- 肝臓や腎臓に重篤な合併症が生じている場合
- 感染症にかかっている場合
- 妊娠中の血糖値コントロールが必要な場合
- 外科手術を行う場合 など
インスリン療法では、不足しているインスリン量を注射によって補うことで、糖尿病ではない人のインスリン放出リズムに可能な限り近づけることを目指しています。
通常、インスリンは24時間にわたって放出され続けており、一定の放出パターンとなっています。
1型糖尿病では、インスリンの放出量自体が低下するため、インスリン療法が不可欠となるのです。
また、2型糖尿病ではインスリンの放出量が少ない場合や放出のタイミングが遅れる場合があるため、インスリン療法によるインスリンの調整が必要となります。
なお、インスリン療法によって血糖値が改善すると、安心して食べすぎてしまい、体重の増加が起こるケースも少なくありません。
インスリンによる治療の効果を保ち続けるためには、食事療法と運動療法のどちらも継続していくことが大切なのです。
また、食事療法と運動療法をしっかりと行うことで、薬やインスリンの量を減らしたり中止したりできる場合もあります。
そのため、普段から定期的な血糖値のセルフチェックを行うことも大切といえるでしょう。
まとめ
本記事では、糖尿病における食事療法の意義とポイントなどについて解説しました。
糖尿病になると、ブドウ糖の分解・吸収を行うことができなくなってしまうため、ブドウ糖の取り込みを制限・調整するために食事を通じた治療が重要となります。
また、食事だけでなく、運動療法やインスリン療法も組み合わせながら治療を行うことで、血糖値をうまくコントロールすることが可能です。
糖尿病になったとしても、良好な血糖値のコントロールができれば、今までと変わらない日常生活を送ることができます。
これから糖尿病の治療を行う方は、本記事で解説した点を意識しながら取り組んでいきましょう。
また、糖尿病の食事療法における注意点やポイントは、糖尿病を予防する上でも効果的です。
健康診断の結果や普段の生活の中で違和感や不調がある場合には、一度専門の医療機関で精密検査を受けることをおすすめします。
