
甲状腺機能亢進症とは?メカニズムや主な症状、治療法のポイントを解説
「甲状腺の機能が亢進しているとはどのような状態なのか」
「甲状腺機能が亢進することによってどのような症状が現れるのか」
「具体的な治療方法や治療の際の注意点について知りたい」
甲状腺機能亢進症とは、甲状腺の機能が通常よりも活発化(亢進)した状態のことをいいます。
甲状腺には体の中の細胞や組織の活動を助けるはたらきがあるため、甲状腺の機能が活発化することで、さまざまな器官のはたらきが高められることになります。
具体的には、心拍数の上昇やエネルギー代謝の促進など、体の中のあらゆる機能が高められることにより、動悸や息切れ、体重の減少などの不調が現れてしまうのです。
これは、甲状腺の機能が通常よりも活発化することで、甲状腺の中で作られる甲状腺ホルモンという物質の量が急激に増加してしまうことが要因です。
そのため、甲状腺機能が活発化していない場合でも、甲状腺ホルモンが血液の中に過剰に放出されてしまうことによっても上記のような症状が現れます。
本記事では、甲状腺の機能が活発化することによって現れる症状やメカニズム、主な甲状腺機能亢進症の原因について解説します。
また、甲状腺機能亢進症が疑われる場合の治療方法やポイントについても合わせて解説します。
疲れやすさや不眠といった症状が数か月にわたって継続している場合には、甲状腺機能亢進症の可能性もあります。
これらの症状にお悩みの方が甲状腺の病気の可能性を視野に入れ、適切な検査や治療を受ける際の参考となれば幸いです。
1.甲状腺機能亢進症とは

甲状腺機能亢進症とは、何らかの原因によって、甲状腺機能が通常よりも活発化(亢進)している状態を指します。
甲状腺は、ちょうど喉仏の下あたりに位置する器官であり、甲状腺ホルモンという物質を作り出し、それを血液中に放出する役割を担っています。
私たちの体の中の細胞や組織の活動は、体の中で作られるホルモンという物質によって維持・調整が図られており、甲状腺ホルモンもそのうちの1つです。
具体的には、肝臓の細胞や組織にはたらきかけ、タンパク質や脂質の分解・吸収を促進し、エネルギー消費や新しい細胞が作り出されるはたらきを活性化させる役割を担っています。
また、心臓の筋肉を強く収縮させ、心拍数を高めて全身に血液をいきわたらせたり、自律神経を刺激して体温を調整したりするはたらきを促進する役割も持っています。
そのため、甲状腺機能亢進症とは、これらの細胞や組織への甲状腺ホルモンの影響が過剰に現れている状態ということができるのです。
(1)甲状腺機能が亢進することによる主な症状
甲状腺機能が活発化すると、甲状腺ホルモンが過剰に作り出され、血液中に甲状腺ホルモンが大量に放出されることになります。
甲状腺ホルモンが過剰に血液中に放出されると、血液の流れに乗って、甲状腺ホルモンが大量に体の中を巡り、さまざまな組織や器官のはたらきも活性化されるのです。
例えば、肝臓では脂質やタンパク質の分解・吸収が促進され、エネルギー消費と新たな細胞が作り出される代謝と呼ばれる現象が活発化します。
また、心臓の筋肉の収縮力が強められて心拍数が上昇し、自律神経の活動も活発化することで、以下のような症状が見られることが多いです。
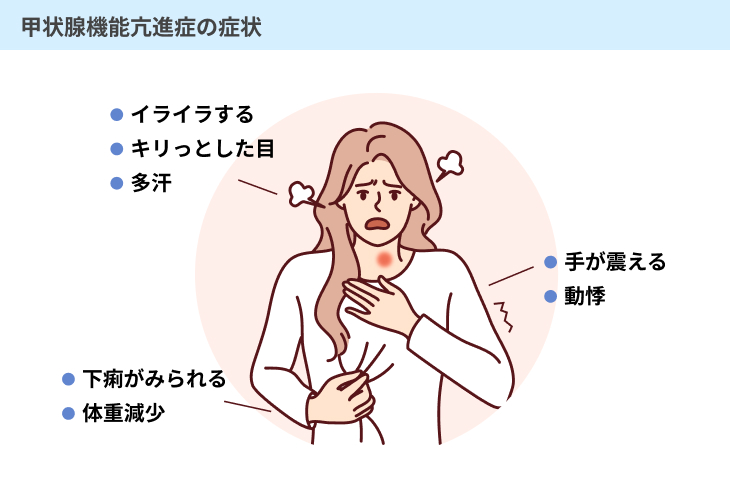
これらの症状は、特に高齢者の場合には見られないケースもあり、抑うつや引きこもりなどの症状が代わりに現れることもあります。
そのため、うつ病などのほかの病気と間違われてしまい、発見が遅れてしまうケースも多いです。
また、心拍数の増加や血圧の上昇が見られることから、高血圧や心臓病などの病気とも混同されてしまうケースもあります。
(2)甲状腺機能亢進症による主な合併症
甲状腺機能亢進症になると、体のさまざまな組織や臓器のはたらきが過剰に活性化されてしまい、上記のような症状が現れます。
また、甲状腺機能亢進症による症状をトリガーとして、いくつかの合併症を生じる可能性があることに注意が必要です。
特に甲状腺機能亢進症で生じやすい合併症には、以下のものが挙げられます。
- 心房細動
- 心不全
- 骨粗しょう症
- 周期性四肢麻痺
- 甲状腺クリーゼ
それぞれについて、ご説明します。
#1:心房細動
心房細動とは、心臓を構成する小さな部屋である心房が小刻みに震えることによって生じる病気です。
主に動悸や息切れ、めまいなどの症状が現れます。
甲状腺機能亢進症では、心臓や血管のはたらきが過剰に促進されて心拍数が増加し、それに心臓の動きがついていくことができず、不規則に振動してしまうことで心房細動が生じます。
なお、甲状腺機能亢進症のほか、高血圧や糖尿病の合併症としても生じやすいため、甲状腺の病気であることが気づかれにくいケースも多いです。
心房細動を発症している人のうち、約50%ほどが無自覚であるともいわれ、放置することで血栓が生じて血管を塞いでしまうことがあり、脳梗塞などのリスクも高まります。
もっとも、甲状腺機能亢進症による心房細動は、甲状腺の機能が正常に戻ると、60%以上の人が回復するといわれています。
そのため、早期に甲状腺機能亢進症であることを特定し、必要な検査や治療を行うことが重要です。
#2:心不全
心不全は、心臓のはたらきがうまく機能しないことによって、全身に血液を送り出すことができない状態をいいます。
全身に血液がいきわたらないことによって、体のあらゆる場所で酸素や栄養が不足し、主に動悸や息切れ、疲労感のほか、呼吸困難などを引き起こすことがあります。
甲状腺機能亢進症による心不全は、心拍数と基礎代謝の双方が過剰に高められることによって心臓に負荷がかかり、基礎代謝の高まりに心臓が追いつけないことで生じることが多いです。
もっとも、基礎心疾患がある高齢者などには逆に心臓の機能が低下することで全身に十分な血液を送り出すことができないことによって心不全の症状が現れるケースがあります。
このケースでは、体のさまざまな臓器で血液が不足し、手指の先の末梢血管が収縮することで手足の冷えや低血圧などの症状が現れることが多いです。
#3:骨粗しょう症
骨粗しょう症は、骨の密度が低下することによって生じる病気です。
これは、甲状腺ホルモンが古い骨の細胞が新しい骨の細胞に入れ替わる「骨代謝」と呼ばれる現象の維持・調整にも関わっていることに理由があります。
骨には以下のような3つの細胞が存在し、それぞれが骨代謝において重要な役割を果たしています。
- 骨芽細胞
- 骨細胞
- 破骨細胞
具体的には、骨芽細胞は骨を形作る際の材料となる骨基質タンパク質を作り出し、リン酸カルシウムなどの物質と結合することで一部の骨芽細胞が骨細胞となります。
また、破骨細胞は古くなった骨の組織を破壊して吸収し、その部分に新しい骨を作り出す役割を担います。
甲状腺機能亢進症では、骨代謝が促進されることで、古い骨の細胞の吸収と新しい骨の細胞が作り出されるはたらきが活発化します。
もっとも、古い骨の細胞を吸収するはたらきの方がやや促進されてしまうことで、新しい骨の細胞を作り出すスピードを上回り、骨密度の低下を招いてしまうのです。
そのため、甲状腺機能亢進症になると、骨密度が低下し、骨折のリスクが高くなってしまうことに注意が必要です。
#4:周期性四肢麻痺
周期性四肢麻痺は、発作的に手足の麻痺が生じることをいいます。
これは、体の中のカリウムが不足することで生じることが多く、手足の筋肉に脱力や麻痺の症状が現れるケースがあります。
甲状腺機能亢進症では発汗量の増加や下痢などによって血液中のカリウム濃度が低下することで生じることがあります。
なお、周期性四肢麻痺は甲状腺機能亢進症を発症した人の中でも、主に20~40代の男性に生じることが多いのが特徴です。
#5:甲状腺クリーゼ
甲状腺クリーゼとは、甲状腺ホルモン濃度が高い状態が続くことで、細胞や組織のはたらきが過剰に高められ、さまざまな臓器や器官が正常にはたらかない状態をいいます。
甲状腺機能亢進症の状態である場合に、感染症や手術などの強いストレスが加わることによって発症するケースがあります。
また、妊娠中の方は分娩や帝王切開などをトリガーとして発症するケースもあり、注意が必要です。
主に高熱や吐き気などを伴い、意識の混濁や昏睡などの症状が現れます。
重篤な場合には多臓器不全を引き起こし、致死率は10%以上と報告されているため、これらの症状が現れた場合には直ちに治療を行う必要があります。
なお、甲状腺クリーゼは頻脈(脈が早い状態)や不整脈を伴うことが多く、心エコー検査や胸部X線検査などを行うことで、早期の発見が可能です。
そのため、甲状腺機能亢進症が疑われる場合には、内分泌科や一般内科を早期に受診することがおすすめです。
2.甲状腺機能亢進症の主な原因

甲状腺機能亢進症は、甲状腺機能が通常よりも活発化することによって生じます。
そして、甲状腺機能が高められたことによって、甲状腺ホルモンが過剰に作り出され、それが血液中に大量に放出されてしまうことで、上記のような症状や合併症が現れるのです。
甲状腺機能が通常よりも活発化してしまうことには、いくつかの原因があります。
具体的には、以下のような原因が挙げられます。
- バセドウ病
- プランマー病(中毒性結節性甲状腺腫)
- 妊娠性一過性甲状腺機能亢進症
- 甲状腺刺激ホルモン(TSH)産生下垂体腫瘍
順にご説明します。
(1)バセドウ病
バセドウ病は、自己免疫系のはたらきに異常をきたすことで生じます。
自己免疫とは、体の中に異物が侵入した際にそれを排除しようとする体の中の反応です。
バセドウ病では、甲状腺の中にある甲状腺刺激ホルモン(TSH)の受容体を異物と判断してしまい、これに対する自己抗体が作り出されてしまいます。
そして、この受容体が自己抗体に刺激され続けることによって過剰に甲状腺ホルモンを作り出してしまい、血液中に大量に放出されてしまうのです。
なお、バセドウ病は甲状腺機能亢進症を引き起こす主な原因としても知られています。
(2)プランマー病(中毒性結節性甲状腺腫)
プランマー病は、甲状腺にできた結節(しこり)が甲状腺ホルモンを過剰に分泌する病気です。
しこりは腫瘍の1種ですが、良性腫瘍を主に指します。
腫瘍とは、細胞や組織が過剰に増殖・成長した状態のことをいいます。
通常であれば、細胞の増加や成長は体の中でうまくコントロールされますが、このコントロールが効かなくなった状態によって生じるのが腫瘍です。
なお、甲状腺にできた腫瘍は通常であれば甲状腺ホルモンを作り出すことはありませんが、プランマー病では腫瘍が甲状腺ホルモンを作り出し、血液中に大量に放出します。
これによって、体の中の甲状腺ホルモン量が増加してしまうのです。
もっとも、バセドウ病と比較すると、現れる症状は軽微である場合も多く、自覚症状が全く現れないというケースも珍しくありません。
症例としてはあまり多くは見られませんが、腫瘍の摘出などの外科的措置がとられることがほとんどです。
(3)妊娠性一過性甲状腺機能亢進症
妊娠性一過性甲状腺機能亢進症は、妊娠の初期に一時的に甲状腺ホルモンの量が増加することで生じます。
これは、胎盤から放出されるヒト絨毛性ゴナドトロピン(hCG)というホルモンが原因となっていることが多いです。
ヒト絨毛性ゴナドトロピン(hCG)は部分的に甲状腺刺激ホルモン(TSH)と同じ構造を持ち、これが甲状腺にはたらきかけることで、甲状腺ホルモンが過剰に作り出されてしまい、血液中に放出されるのです。
胎盤から放出されるヒト絨毛性ゴナドトロピン(hCG)の量は、妊娠7~11週目の頃にピークを迎えるため、この頃に動悸や息切れなどの症状が現れることがあります。
もっとも、その症状の程度は比較的軽度であることが多く、またヒト絨毛性ゴナドトロピン(hCG)の量は次第に低下し、妊娠14~18週頃には自然と軽快するケースがほとんどです。
そのため、通常は特別な治療を必要とせず、経過観察にとどまります。
(4)甲状腺刺激ホルモン(TSH)産生下垂体腫瘍
下垂体前葉に腫瘍ができることで、甲状腺刺激ホルモン(TSH)が過剰に放出されて甲状腺を刺激し続けることで、甲状腺機能亢進症となってしまうことがあります。
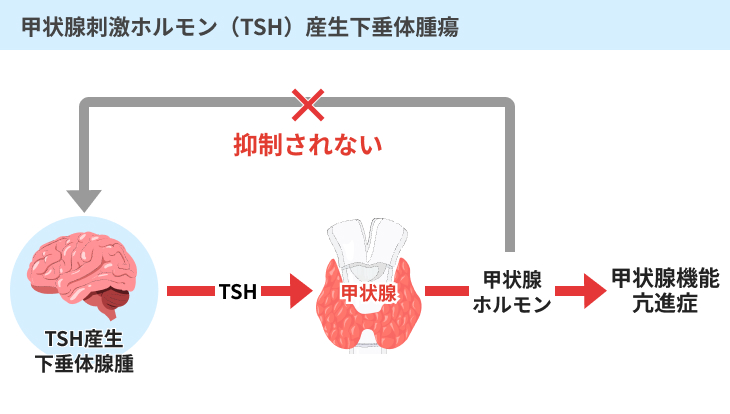
すでに述べたように、甲状腺ホルモンが作り出される量や血液中に放出される量については、脳にある下垂体前葉がコントロールしています。
具体的には、下垂体前葉から放出される甲状腺刺激ホルモン(TSH)が甲状腺ホルモン量の維持・調整に関わります。
そのため、下垂体の腫瘍から過剰に甲状腺刺激ホルモン(TSH)が放出されると、甲状腺機能が活発化し、作られる甲状腺ホルモンの量が増加し、大量に血液中に放出されてしまいます。
これによって、動悸や息切れ、疲労感などの症状が現れるほか、腫瘍の成長に伴って神経が圧迫され、頭痛や眼の奥の痛み、視野の制限などが生じることがあるのです。
発症の原因については特定されておらず、指定難病の1つとして知られています。
もっとも、下垂体にできる腫瘍のうちおよそ1~2%ほどと症例は少なく、発症率も約100万人に1人ほどと稀です。
3.甲状腺機能亢進症と類似の症状が見られる主な病気

甲状腺機能亢進症では、甲状腺機能が活発化することで、甲状腺ホルモンが過剰に作り出され、それが血液中に放出されることでさまざまな症状が現れます。
もっとも、甲状腺ホルモンが血液中に過剰に放出されるのは、甲状腺機能亢進症だけでなく、ほかの事情によっても引き起こされるケースがあることに注意が必要です。
具体的には、以下のような病気が挙げられます。
- 破壊性甲状腺炎
- 慢性甲状腺炎(橋本病)の急性増悪
これらの病気は、一時的に甲状腺機能亢進症のような症状が見られる点では似ていますが、原因や治療法については異なる場合もあります。
そのため、甲状腺機能亢進症との区別がつかない場合には、早期に内分泌科などの専門の医療機関を受診し、必要な検査などを受けることが重要です。
(1)破壊性甲状腺炎
甲状腺の細胞や組織が破壊されることによって、甲状腺ホルモンが血液中に漏れ出すことで生じる病気です。
代表的なものは、亜急性甲状腺炎と無痛性甲状腺炎があり、どちらも炎症反応を伴う点に特徴があります。
甲状腺ホルモンは甲状腺を形作る濾胞と呼ばれる細胞の中に蓄えられていますが、ウイルス感染などを原因として濾胞が破壊されると、甲状腺ホルモンが大量に血液中に放出され、甲状腺機能亢進症のような症状が現れるのです。
もっとも、破壊された濾胞は次第に修復されるため、甲状腺ホルモンの流出も次第に収まります。
しかし、濾胞の修復が不完全であると今度は甲状腺ホルモンがうまく作られなくなり、甲状腺ホルモン量の減少による甲状腺機能低下症のような症状が現れます。
このように、甲状腺機能亢進症のような症状が現れた後に、今度は甲状腺機能低下症のような症状が現れ、それらが概ね2~3か月程度で終息する点で甲状腺機能亢進症との違いがあります。
(2)慢性甲状腺炎(橋本病)の急性増悪
慢性甲状腺炎は橋本病とも呼ばれ、自己免疫のはたらきによって甲状腺機能が低下する病気です。
橋本病では、基礎代謝の低下にはじまり、以下のような症状が見られます。
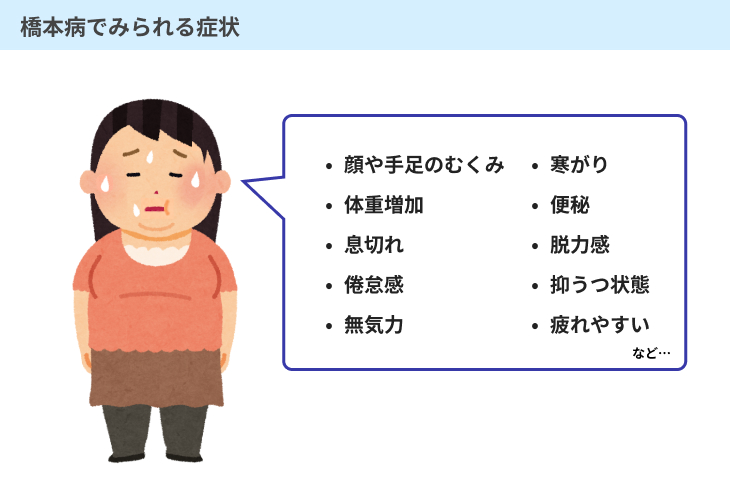
橋本病の急性増悪は珍しい症例ですが、これらの症状に加えて、慢性的な炎症反応による発熱や喉の痛みなどを伴います。
また、初期には甲状腺ホルモンの量が増加し、動悸や疲労感、体重の減少などの甲状腺機能亢進症を疑わせる症状が現れることもあります。
急激に甲状腺機能が低下する場合もあり、症状の改善と悪化が繰り返し起こることも大きな特徴です。
炎症を伴う病気であるため、ステロイド薬の投与による薬物療法が主な治療法となりますが、甲状腺の摘出が必要になるケースも見られます。
4.甲状腺機能亢進症の主な治療方法
甲状腺機能亢進症では、血液中に放出された甲状腺ホルモンのはたらきを抑制するために、無機ヨウ素薬あるいは抗甲状腺薬を用いた薬物療法が行われることが一般的です。
これらは甲状腺ホルモンが作り出されるのを抑制することで、血液中の甲状腺ホルモン濃度を低下させ、正常値に戻すことを目的に使用されます。
このうち、無機ヨウ素薬は抗甲状腺薬と比較すると、早期に甲状腺ホルモン合成の抑制効果が期待できます。
もっとも、無機ヨウ素薬が効果を示さない場合や長期間にわたって投与を続けることで治療効果がなくなり、症状が再燃する現象が高頻度で生じることが欠点です。
そのため、無機ヨウ素薬の使用は、甲状腺機能亢進症の症状が軽度な場合や重篤な合併症が生じて早期に甲状腺機能の回復を図る必要がある場合に限定されることが多いです。
抗甲状腺薬には、チアマゾール(MMI)とプロピオチオウラシル(PTU)の2種類があり、治療効果や副作用の観点からは、チアマゾール(MMI)が用いられるケースが多いです。
もっとも、妊娠初期にチアマゾール(MMI)を服用すると、胎盤を通じて胎児に影響を及ぼす可能性が指摘されているため、概ね妊娠5週0日~9週6日の間はプロピオチオウラシル(PTU)を投与することが推奨されています。
なお、これらが用いられるのは、甲状腺で作り出される甲状腺ホルモン量が過剰であるような病気の治療に限定されます。
例えば、甲状腺刺激ホルモン(TSH)産生下垂体腫瘍の場合には、抗甲状腺薬の投与による甲状腺ホルモン濃度の低下が却って甲状腺刺激ホルモン(TSH)の過剰放出を誘発する可能性があります。
そのため、甲状腺刺激ホルモン(TSH)産生下垂体腫瘍による甲状腺機能亢進症では、下垂体腫瘍に対する摘出手術が主な治療法となります。
このように、同じ甲状腺機能亢進症でも、その原因によって行われる治療方法には違いがあることも押さえておきましょう。
5.甲状腺機能亢進症の治療を行う際の注意点

上記で述べたように、甲状腺機能亢進症の治療は投薬による薬物療法が行われることが多いです。
もっとも、薬を投与すれば直ちに効果が期待できるわけではなく、症状が改善していくまでには時間を要する場合があります。
そのため、薬による治療の効果が現れるまでは、代謝が高められた状態が継続することに注意が必要です。
また、一般的に抗甲状腺薬には副作用が生じることが多く、治療経過中でも症状の変化などに注意を払う必要があります。
抗甲状腺薬を用いた治療を行う際には、以下の点に注意しましょう。
- 栄養バランスとカロリーコントロールのとれた食事を心がける
- こまめな水分補給を心がける
- 喫煙および飲酒を控える
- 副作用に留意する
それぞれについてご説明します。
(1)栄養バランスとカロリーコントロールのとれた食事を心がける
甲状腺機能亢進症は、体の中の細胞や組織への甲状腺ホルモンのはたらきかけが通常よりも高められた状態にあるため、体の中のさまざまな機能が活発化します。
例えば、肝臓では脂質やタンパク質の分解・吸収が促進されるため、食欲の増加にも関わらず、体重が減少していくことになります。
抗甲状腺薬の効果が現れるまではこのような症状が続くため、治療を開始した直後であっても、栄養バランスとカロリーコントロールを心がけることが重要です。
具体的には、主菜を一品増やすなど、食生活に注意しましょう。
また、代謝が活性化することによって消費される物質を補うことも意識しましょう。
例えば、消費されたタンパク質を補うためにプロテインを取り入れることが効果的です。
なお、治療中は海藻や魚介類などのヨウ素を含む食品や薬品の摂取には注意が必要です。
甲状腺ホルモンは、ヨウ素(ヨード)を材料として作られます。
そのため、ヨウ素を多く含む食品や薬品を過剰に摂取してしまうと、甲状腺の組織の中にヨウ素が取り込まれてしまい、甲状腺ホルモンが作り出されることを助長してしまう可能性があります。
また、うがい薬のほか、やせ薬などにもヨウ素が含まれているため、このような医薬品や健康食品を常用している場合には、一時的に使用を控えるなどの対応が必要です。
(2)こまめな水分補給を心がける
甲状腺ホルモンは、心血管系にはたらきかけ、心臓の収縮力を強めて心拍数を上昇させるはたらきも担っています。
また、自律神経系のはたらきを活発化させて、発汗量の維持・調整にも重要な役割を果たしています。
そのため、甲状腺機能亢進症では、これらのはたらきが促進されて、体温の上昇や発汗量の増加などが見られます。
これによって脱水症状に陥るケースがあるため、こまめな水分補給を心がけることも治療を進める上では重要です。
なお、発汗に伴い、血液中のカリウムの濃度が低下することも多いため、水分補給の際にはカリウムなどのミネラルの補給も合わせて行うことがおすすめです。
具体的には、ミネラルウォーターやスポーツ飲料などで水分補給を行うようにしましょう。
(3)喫煙および飲酒を控える
甲状腺機能亢進症の治療中は、喫煙と飲酒を控えることが重要です。
特に喫煙の習慣は、甲状腺機能亢進症の主な原因でもあるバセドウ病の発症に影響を与える可能性が指摘されています。
また、バセドウ病に特有である眼球の突出症状にも影響し、これを助長するケースもあります。
さらに、抗甲状腺薬の薬理作用に影響を及ぼし、治療の効果を阻害するリスクもあるのです。
そのため、抗甲状腺薬による甲状腺機能亢進症の治療中には、禁煙することが推奨されます。
なお、飲酒も抗甲状腺薬による治療に影響を及ぼす可能性があります。
アルコールを摂取すると、肝臓で分解されますが、薬も肝臓で分解されます。
そのため、薬を服用しているときに飲酒をしてしまうと、過度に肝臓に負荷をかけることとなり、薬の分解・吸収が阻害される可能性があるのです。
このように、抗甲状腺薬による治療中には、喫煙はもちろん、飲酒も控える必要があることも押さえておきましょう。
(4)副作用に留意する
抗甲状腺薬は、一般的に投与を開始してから3か月ほどが経過した時点で副作用が現れるケースが多いです。
そのため、適正量を調整するためにも、投与を開始してから最初の2か月間は定期的な血液検査が欠かせません。
抗甲状腺薬による副作用には、以下のようなものがあります。
- 無顆粒球症
- 重症肝障害
- 劇症肝炎 など
このうち、無顆粒球症は抗甲状腺薬の投与を開始してから3か月以内に84%が発症し、長期にわたる投与によっても誘発される場合があります。
無顆粒球症は、血液中の白血球のうち好中球の量が減少する病気で、発熱や喉の痛み、倦怠感などの症状が現れます。
好中球は、体の中に細菌やウイルスなどの異物が侵入した際にこれを攻撃し、排除するための役割を担っているため、無顆粒球症になると細菌などの感染症のリスクが高まり、生命に関わる重篤な副作用といえます。
そのため、抗甲状腺薬による治療を開始してから発熱や喉の痛みなどの症状が現れた場合には、風邪と自己判断せずに直ちに治療を担当している医師に伝えることが重要です。
まとめ
本記事では、甲状腺機能亢進症のメカニズムや治療に関する注意点などを解説しました。
甲状腺機能亢進症では、甲状腺機能が通常よりも高められることによって、甲状腺ホルモンが多く作り出されてしまい、これが血液中に放出されることで動悸や倦怠感、体重の減少などの症状が現れます。
甲状腺機能亢進症を引き起こす主な原因はバセドウ病と呼ばれる甲状腺の病気ですが、中には別の原因であるケースや類似するほかの病気であるケースもあります。
上記のような症状を引き起こしている原因によって、治療方法は異なるため、少しでも体調の異変を感じた場合には、甲状腺の病気である可能性を考慮して、専門の医療機関を受診することが重要です。
また、甲状腺機能亢進症の治療には、いくつかの注意点があります。
本記事で紹介したポイントを意識しながら、適切な検査や治療を進めていきましょう。
