妊婦健診で甲状腺の項目にひっかかる理由は?甲状腺機能との関係や病態について解説
「妊婦健診で甲状腺の項目は必ず含まれているのか」
「妊娠中に甲状腺の項目で異常を指摘されるとどんなことがある?」
妊婦健診の項目について、このような疑問や不安をお持ちの方もいると思います。
甲状腺は、喉仏の下あたりに位置する器官であり、ちょうど首の前側にあります。
そして、甲状腺ホルモンという物質を作り、血液中に放出する役割を担っています。
普段は意識することが少ないといえますが、実は甲状腺ホルモンは体のさまざまなはたらきを維持・調整しています。
例えば、体の代謝(エネルギー消費・熱を作るはたらき)や心臓・血管などの臓器のはたらきに関わります。
甲状腺ホルモンは妊娠や胎児の成長・発達にも関わるため、妊婦中に甲状腺機能の異常が見つかった場合には、主治医の指示に従って適切に対応することが大切です。
本記事では、妊婦検診と甲状腺に関する項目の関係や甲状腺ホルモンに異常が見られる場合に考えられる病態について解説します。
1.妊婦健診と甲状腺機能の項目との関係

妊婦健診は、妊娠期間中の約10か月間にわたって実施される健診のことです。
母体と胎児の健康状態を把握するために行われるものであり、以下のような項目について実施されます。
- 血圧
- 尿検査
- 体重測定
- 血液検査
- 腹囲・子宮底長
- 子宮頸がん検診
- 超音波検査 など
そして、妊婦健診の項目のうち、血液検査を行うことで甲状腺ホルモンの数値を測定することが可能です。
甲状腺ホルモンは、母体の健康を維持・調整するはたらきを持つほか、胎児の成長にも関わる重要なホルモンです。
母体から放出される甲状腺ホルモンは、胎児の脳や神経系の成長・発達を促す役割があります。
特に妊娠初期に母体から胎児に供給される甲状腺ホルモンの量が重要であり、これが少ない場合や多い場合には、胎児の成長に悪影響を及ぼす可能性があります。
そのため、妊娠初期の段階で甲状腺ホルモンの数値を把握しておくことは、母体の健康だけでなく胎児の成長のためにも大切であるといえるでしょう。
そのため、甲状腺疾患の既往がある方や家族歴がある方、甲状腺腫がある方、自己免疫疾患がある方などでは、妊娠初期に甲状腺機能を確認することが重要です。
一方で、甲状腺機能検査は一般的な妊婦健診で全員に一律に行われるとは限らず、リスクに応じて実施されます。
なお、これらにあてはまらない場合にも、希望すれば甲状腺ホルモンの項目について検査を受けることができます。
甲状腺のはたらきに異常が見られる場合でも、甲状腺ホルモンバランスの乱れが軽度である場合には、目立った自覚症状が現れないことがほとんどです。
妊娠を希望する場合や妊娠初期の場合で、甲状腺のはたらきについて疑問や不安があるときには主治医に相談し、甲状腺ホルモン値の測定を行うことも検討しましょう。
甲状腺の機能を把握するために重要な血液検査の項目や内容については、以下の記事も参考になります。
2.妊婦健診で甲状腺の異常を指摘された場合に考えられる病態

妊婦健診で甲状腺ホルモンの数値について異常を指摘される場合には、以下のいずれかを意味します。
- 甲状腺ホルモン濃度が正常値より高い
- 甲状腺ホルモン濃度が正常値よりも低い
いずれかの指摘を受けた場合、以下のような原因が潜んでいる可能性があります。
- 妊娠性一過性甲状腺機能亢進症
- 甲状腺機能亢進症(主にバセドウ病)
- 甲状腺機能低下症(主に橋本病)
なお、甲状腺の病気は男性よりも女性に多い傾向にあり、特に20~40代の女性に多く発症します。
そして、甲状腺機能の異常は妊娠可能年齢の女性に見られることがあり、妊娠中にも一定数認められます。
特に妊娠中の甲状腺機能亢進症の代表的な原因はバセドウ病であり、妊婦のおよそ0.2%に見られるとされています。
未治療のまま放置することで、妊娠自体にも影響を及ぼし、流産や早産などのリスクも高まるという研究もあるため、妊娠前や妊娠中にも定期的に検査を行うことを検討しましょう。
(1)妊娠性一過性甲状腺機能亢進症
血液中の甲状腺ホルモン濃度が正常よりも高い場合には、妊娠性一過性甲状腺機能亢進症が疑われます。
これは、妊娠初期に一時的に甲状腺ホルモン濃度が高くなる病態です。
甲状腺のはたらき自体に異常が生じるものではありませんが、妊婦の約2%程度に見られるという報告があります。
これは、胎盤からヒト絨毛性ゴナドトロピン(hCG)と呼ばれるホルモンが過剰に放出されることで引き起こされます。
甲状腺ホルモンの放出量は、通常であれば脳の下垂体と呼ばれる器官から放出される甲状腺刺激ホルモン(TSH)によって維持・調整が図られています。
具体的には、血液中の甲状腺ホルモン濃度が低い場合には甲状腺を刺激して放出を促し、甲状腺ホルモン濃度が高い場合には甲状腺刺激ホルモン(TSH)の量が低下するようになっているのです。
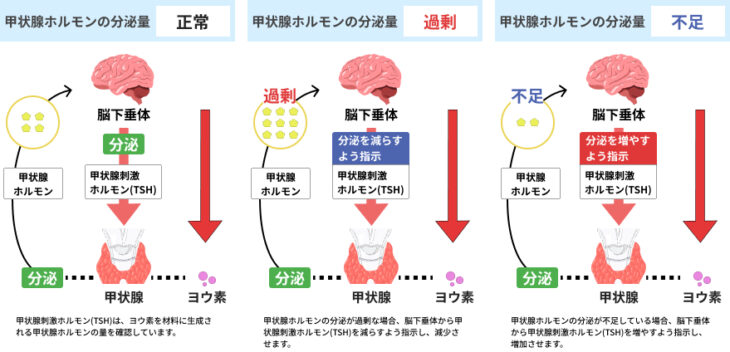
しかし、ヒト絨毛性ゴナドトロピン(hCG)は甲状腺刺激ホルモン(TSH)と類似のはたらきを持つため、甲状腺を刺激することで甲状腺ホルモンが過剰に血液中に放出されてしまいます。
これによって、体の細胞のはたらきが高められ、動悸や手指の震えなどの症状が見られることがありますが、軽度なものにとどまることがほとんどです。
なお、ヒト絨毛性ゴナドトロピン(hCG)は、甲状腺の病気の有無に関わらず妊娠初期に上昇する傾向があります。
妊娠初期の妊婦健診で異常が指摘されるケースでは、この病態が原因である可能性も考えられます。
特に妊娠初期7~15週にヒト絨毛性ゴナドトロピン(hCG)が上昇しやすく、この病態を発症するのは妊娠初期10週前後であることが多いとされています。
また、悪阻(つわり)にも関わり、ヒト絨毛性ゴナドトロピン(hCG)が上昇することで症状が悪化することもありますが、数値の低下とともに次第に軽快することがほとんどです。
そして、甲状腺ホルモンが過剰になることで引き起こされる症状も収まるため、見逃されてしまうこともあります。
甲状腺ホルモンによる動悸や手指の震えなどが軽度である場合には慎重に経過を観察し、特別な治療を必要としません。
しかし、症状が強く現れる場合には、抗甲状腺薬や無機ヨウ素(ヨウ化カリウム)を用いた薬物療法がとられることもあります。
(2)甲状腺機能亢進症(主にバセドウ病)
甲状腺ホルモン濃度が正常よりも高い場合には、上記のほかに甲状腺機能亢進症が疑われることもあります。
甲状腺機能亢進症は、甲状腺のはたらきが通常よりも高められることによって引き起こされる病気です。
妊娠中に引き起こされる甲状腺機能亢進症としては、バセドウ病が多いです。
バセドウ病では、甲状腺機能が高められ、血液中に甲状腺ホルモンが過剰にあふれてしまいます。
これは、免疫のはたらきに異常が生じ、甲状腺ホルモンの放出量に関わる甲状腺刺激ホルモン(TSH)に対する抗体が作られ、これが甲状腺を刺激し続けることで発症します。
主に以下のような症状が見られることが特徴的です。
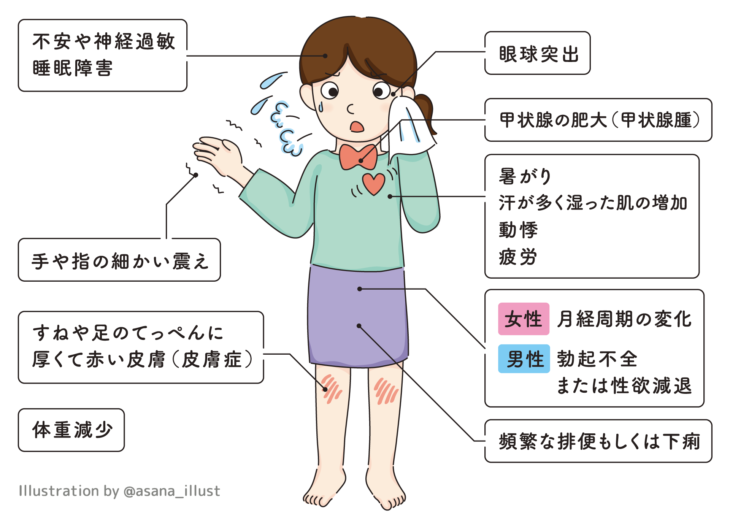
現れる症状は妊娠性一過性甲状腺機能亢進症とも共通するものがありますが、一般的にバセドウ病の方が症状が強く表れる傾向にあります。
また、妊娠前からバセドウ病の治療を行っているときに妊娠が発覚した場合、甲状腺ホルモンのコントロールを保たなければ、流産や早産のリスクが高まることが報告されています。
このほか、母体には妊娠高血圧症候群や心不全、胎児には新生児甲状腺機能異常が生じる頻度が高くなるという研究もあります。
しかし、バセドウ病の基礎疾患を持っていたものの目立った症状が現れておらず、妊娠前や妊娠初期の健診がきっかけで発見されるケースもあります。
なお、妊娠中のバセドウ病では、妊娠初期は胎児への影響を考慮してプロピルチオウラシル(PTU)が選択されることがあり、その後は必要に応じてチアマゾール(MMI)への切り替えが検討されます。
薬剤の選択や切り替え時期は症状や妊娠週数によって異なるため、必ず主治医の指示に従うことが重要です。
なお、バセドウ病の治療中に妊娠した場合には、免疫機能が抑えられることによって一時的に甲状腺機能が落ち着き、治療薬を減らしたり中止したりできるケースもあります。
もっとも、バセドウ病を基礎疾患に持っているか否かを問わず、血液中の甲状腺ホルモン濃度を適切にコントロールすることが母体にとっても胎児にとっても重要です。
特にバセドウ病の場合には、妊娠中期以降に症状が緩和しても、産後に症状が悪化してしまうこともあります。
そのため、主治医の指示に従い、妊娠中の甲状腺ホルモン濃度のコントロールに取り組むとともに、出産後も甲状腺ホルモンの数値を把握するようにしましょう。
甲状腺機能亢進症の詳細や治療のポイントについては、以下の記事も参考になります。
(3)甲状腺機能低下症(主に橋本病)
妊婦健診の結果、血液中の甲状腺ホルモン濃度が正常値よりも低い場合には、甲状腺機能低下症の疑いがあります。
甲状腺機能低下症は、甲状腺のはたらきが低下してしまうことで引き起こされる病気です。
妊娠中に甲状腺のはたらきが低下してしまう原因としては、橋本病が代表的といえます。
橋本病は、免疫のはたらきに異常が生じることで甲状腺の組織を攻撃してしまい、甲状腺に慢性的な炎症が生じることで引き起こされます。
これによって血液中に放出される甲状腺ホルモンの量が低下してしまい、以下のような症状が現れます。
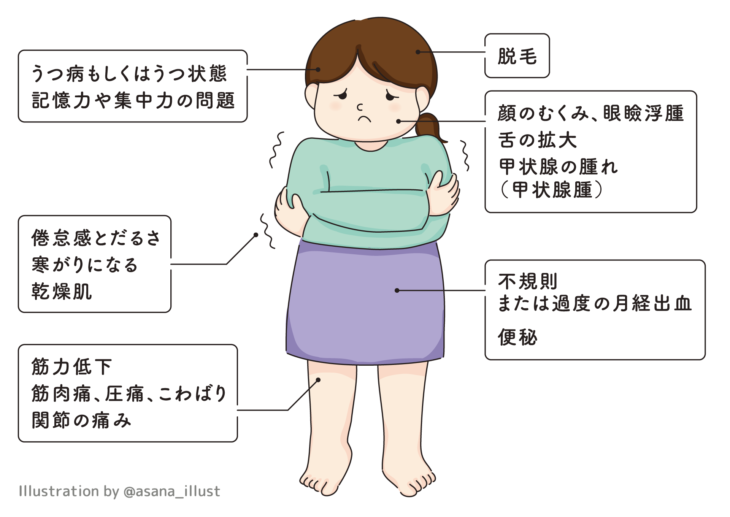
特に橋本病を基礎疾患として持っている場合に妊娠すると、甲状腺ホルモン濃度が低いことにより、流産や早産、帝王切開のリスクが高まることが知られています。
また、母体には妊娠高血圧症候群や貧血、胎児には低出生体重児や知能・精神活動への悪影響が生じる可能性があるため、注意が必要です。
もっとも、妊娠が判明した段階で早期に甲状腺ホルモン薬による治療を開始し、甲状腺ホルモン濃度をコントロールすることで、上記のようなリスクを抑えることができます。
例えば、橋本病を発症していないものの甲状腺機能が低下している(潜在性甲状腺機能低下症)の妊婦でも、甲状腺ホルモン薬による治療で早産・流産が改善されたという報告もあります。
なお、妊娠中に橋本病を発症した症例の5~10%程度は出産後に橋本病が増悪し、永続的な甲状腺機能低下を引き起こすケースがあります。
しかし、出産後は育児などによる負担や疲労が母体に加わり、産後の肥立ちの悪さや育児ノイローゼなどと混同されてしまい、発見が遅れてしまうことも珍しくありません。
症状が軽度の場合には経過を注意深く観察することで大きな問題にはならないことも多いです。
もっとも、甲状腺機能の低下による症状が強く表れている場合や授乳中の場合には甲状腺ホルモン薬を用いた治療が必要となることもあります。
そのため、甲状腺機能亢進症の場合と同様に、妊娠中および出産後に定期的な甲状腺ホルモン濃度の測定を行うことが重要といえるでしょう。
甲状腺機能低下症の治療法や治療の注意点、予防のポイントなどについては、以下の記事もあわせてご覧ください。
3.甲状腺の病気と胎児への遺伝

妊娠中や妊娠の前から母体に甲状腺の病気が見られる場合には、甲状腺ホルモンのバランスが崩れることによって胎児の成長に影響が生じる可能性があります。
また、甲状腺の病気の中でも、バセドウ病と橋本病は遺伝的要因によって引き起こされることがあり、胎児への遺伝を気にされる方もいるかと思います。
確かにバセドウ病や橋本病を発症しやすいという体質は遺伝しやすいとされていますが、遺伝した場合にも必ず発症するわけではありません。
遺伝的要因のほか、以下のようなものが複合的に関わることで発症する可能性が高まるとされています。
- ウイルス感染などによる免疫の過剰反応
- ヨード(ヨウ素)の過剰摂取
- 強いストレス
- 喫煙習慣 など
そのため、遺伝的な要因に生活習慣の乱れなどが加わることによって発症のリスクが高まる可能性はありますが、遺伝だけで発症することはほとんどないといえます。
自身や家族に甲状腺の病気の病歴があったとしても、胎児への遺伝や将来的な発症リスクを過度に心配する必要はないでしょう。
なお、生まれつき甲状腺のはたらきが弱く、甲状腺ホルモンが不足する「先天性甲状腺機能低下症」を持つ胎児が生まれることもあります。
頻度は3,000~5,000人に1人と推計されていますが、我が国では出生後に実施される「新生児マススクリーニング」という検査によって早期発見ができるケースがほとんどです。
特に医師の診断に基づき、適切な治療を行っていれば、母体にも胎児にも大きな影響が生じることはほとんどありません。
4.妊娠中に甲状腺ホルモン値の異常を指摘された場合の注意点

妊娠中に甲状腺ホルモン値の異常を指摘された場合には、胎児の成長などに影響を及ぼす可能性があります。
しかし、それは未治療の状態で放置した場合であって、適切な対応を行えば問題がないことがほとんどです。
具体的には、妊娠中に以下の点について意識することが重要といえます。
- 専門医のもとで検査と診断を受ける
- 医師の指示に従って薬を服用する
- ストレスにうまく対処する
- ヨード(ヨウ素)を含む食品や薬剤の摂取に注意を払う
順に見ていきましょう。
(1)専門医のもとで検査と診断を受ける
妊婦健診で甲状腺ホルモン濃度の異常が見つかった場合には、主治医から専門医の紹介を受けて、精密検査を受けることが大切です。
特にバセドウ病や橋本病などの甲状腺の病気を基礎疾患として持っている状態で妊娠すると、母体と胎児の双方に影響が生じないように薬の選択や用量の調整を行う必要があります。
これに対して、妊娠初期に一時的に甲状腺ホルモン濃度が上昇する病態であれば、目立った自覚症状がない場合には特別な治療を要しないケースもあります。
しかし、甲状腺の病気の検査と診断は、内分泌科医や甲状腺専門医でなければ難しいです。
そのため、主治医である産婦人科医から専門医の紹介を受け、内分泌科などで精密検査を受けて治療方針について説明を受けるようにしましょう。
(2)医師の指示に従って薬を服用する
妊娠中の服薬に関しては胎児への影響を心配される方もいますが、甲状腺の病気の治療薬については妊娠中も服用して問題はありません。
また、医師も母体と胎児への影響が生じないような薬の選択と服用量の調整を行います。
特に甲状腺の病気の有無に関わらず、妊娠初期には甲状腺ホルモン濃度が上昇し、中期以降には逆に低下する傾向があります。
バセドウ病や橋本病などの治療を妊娠前から行っている場合には、妊娠中の甲状腺ホルモン濃度の変動に応じて薬の種類や量を調整する必要があります。
そのため、医師の指示に従わずに自己判断で薬の量を調整したり服用を中止したりすると、却って甲状腺ホルモン濃度の変動を招き、母体や胎児への影響が生じる可能性があるのです。
なお、バセドウ病の場合には、妊娠初期には胎児への影響を考慮してプロピルチオウラシル(PTU)、妊娠中期以降にはチアマゾール(MMI)が選択されることが一般的です。
このように、妊娠の週数によっても投与される薬が変わることがあります。
そして、甲状腺の病気の治療薬については、妊娠中であっても医師の指示を守って服用を継続することが大切です。
妊娠中の服薬では胎児への影響にも配慮が必要ですが、甲状腺機能異常を放置することでリスクもあるため、主治医が妊娠週数や症状に応じて薬剤の種類や量を調整します。
そのため、自己判断で中止・減量しないようにしましょう。
甲状腺の病気の治療薬の種類や服用の注意点については、以下の記事もあわせてご参照ください。
(3)ストレスにうまく対処する
妊娠中にはさまざまな要因からストレスを感じやすくなることがあります。
特に体調や体型の変化、生活環境の変動などが妊娠中のストレスの原因となることが多いといえます。
しかし、ストレスが持続すると、体の中のホルモンバランスが崩れてしまい、甲状腺の機能や甲状腺ホルモンの放出量にも影響を与えることがあります。
また、ストレスによる自律神経の乱れが頭痛や動悸、目まいなどの症状を引き起こすことがあり、不安感やイライラなどの精神的な活動にも影響を与えることがあります。
そのため、ストレスを感じないような生活を心がけ、規則正しい生活を送ることを意識しましょう。
特に睡眠不足や食事の栄養バランスが崩れるとストレスを感じやすくなり、自律神経のはたらきを乱す原因にもなります。
妊娠中でも毎日決まった時間に起きて朝日を浴びることで、体内の概日リズム(体内時計)をリセットすることができ、自律神経を整える効果も期待できます。
さらに、十分な睡眠時間を確保すると同時に睡眠の質を高めることも大切です。
このほか、趣味や自分のための時間を作ったり、無理のない範囲で体を動かしたりすることも自律神経を整えてストレスを解消するためには効果的といえます。
ストレスと甲状腺機能の関係については、以下の記事も参考になります。
(4)ヨード(ヨウ素)を含む食品や薬剤の摂取に注意を払う
妊婦健診で甲状腺ホルモンの数値が正常値よりも低いことを指摘された場合には、妊娠中にヨード(ヨウ素)を含む食品などの過剰摂取に注意しなければなりません。
甲状腺ホルモンは、ヨード(ヨウ素)を材料として作られますが、甲状腺の機能が低下している場合にはヨード(ヨウ素)の過剰摂取によって甲状腺ホルモンの合成が妨げられることがあります。
ヨード(ヨウ素)を多く含む食品・食材には、以下のようなものが挙げられます。
- 昆布(だし汁も含む)
- ひじき
- わかめ など
そのため、橋本病を基礎疾患として持っている人や妊婦健診で甲状腺機能の低下を指摘された人は、これらの摂りすぎに注意が必要です。
また、うがい薬やサプリメントにもヨウ素が含まれているものがあるため、常用しているものがあれば妊娠中は使用を控えた方がよいでしょう。
まとめ
本記事では、妊婦健診で甲状腺の異常を指摘される場合に考えられる病態や異常を指摘された場合の注意点などについて解説しました。
甲状腺ホルモンのバランスは、母体の健康維持だけでなく、胎児の成長・発達にも重要な役割を果たします。
そのため、甲状腺ホルモンの数値に異常が見つかった場合には、放置せずに適切な治療を受けることが大切です。
また、すでに甲状腺の病気の治療を行っている場合でも、甲状腺ホルモンの数値をコントロールすることで問題なく妊娠・出産ができます。
妊娠・出産に関して甲状腺機能や体調に不安や疑問がある場合には、内分泌科などで一度精密検査を受けることがおすすめです。