糖尿病の予防に運動は効果的?予防効果を高める運動のポイントや糖尿病の治療中の注意点についても解説
「糖尿病を予防するために運動が効果的なのは本当なのか」
「どのような運動を行うことが予防に効果的なのか知りたい」
「予防効果を高めるために注意すべきポイントは?」
普段の生活習慣に不安を抱えている方や検診などで血糖値が高いことを指摘された方の中には、このような疑問をお持ちの方もいると思います。
糖尿病は、インスリンというホルモンのバランスが崩れ、血液中のブドウ糖をうまくエネルギーとして消費できなくなる病気です。
これによって、血液中のブドウ糖濃度(血糖値)が高い状態が続き、血管や神経が傷つけられることでさまざまな合併症や病気を引き起こします。
このように、糖尿病の影響は血糖値だけでなく全身に及び、最悪の場合には失明や手足の切断などを余儀なくされるケースもあるのです。
詳しくみると、インスリンを作ることができなくなる1型糖尿病とインスリンのはたらきが弱められてしまう2型糖尿病に分けられます。
このうち、2型糖尿病は運動不足や食事の栄養バランスの偏りなど、生活習慣の乱れが原因となって発症し、徐々に進行・悪化する点に特徴があります。
そのため、運動不足の状態が長く続いている場合には、2型糖尿病の発症リスクも高まってしまうため、注意が必要です。
もっとも、適切な運動習慣によって2型糖尿病の発症を抑える効果が期待できることが知られています。
本記事では、運動が糖尿病予防に効果的な理由や糖尿病予防におすすめの運動について解説します。
また、予防効果を高めるための運動のポイントについても合わせて解説しています。
適度な運動は糖尿病を予防する効果が期待できるほか、糖尿病の治療にも効果的です。
しかし、すでに糖尿病の治療を行っている場合には、運動に関して注意点もあるため、主治医に相談することが重要です。
なお、1型糖尿病と2型糖尿病の具体的な違いや治療のポイントについては、以下の記事が参考になります。
1.運動が糖尿病予防に効果的な理由

先ほども述べたように、糖尿病は発症の原因によって大きくは1型と2型に分類されます。
このうち、1型糖尿病については、体の中に侵入した異物(ウイルスや細菌など)を排除する免疫機能に異常が生じ、インスリンを作るβ細胞を破壊してしまうことで発症します。
しかし、このような異常が生じる原因やメカニズムについては詳しく解明されておらず、1型糖尿病を完全に予防することは困難とされているのです。
これに対して、2型糖尿病については、生活習慣の乱れなどによって引き起こされることが知られており、適度な運動習慣によって発症を予防する効果が期待できます。
具体的には、以下のような理由が挙げられます。
- 血糖値が安定する
- インスリンのはたらきが改善する
- 基礎代謝が向上する
なお、運動習慣を身につけることで、血圧を安定させて動脈硬化や心疾患の発症を抑える効果も期待できます。
特に高血圧と糖尿病は合併しやすいことが知られており、適度な運動は双方を予防することにもつながるのです。
糖尿病と高血圧が合併しやすい理由や放置するリスクなどについては、以下の記事で詳しく解説しています。
(1)血糖値が安定する
適度な運動によって、血糖値が安定しやすくなることが糖尿病の予防効果が期待できる理由の1つです。
特に2型糖尿病では、インスリンのはたらきが妨げられてしまう「インスリン抵抗性の増大」が見られます。
インスリンは、血液中のブドウ糖が細胞に取り込まれるのを促すはたらきがあるほか、余分なブドウ糖を筋肉や脂肪に蓄える役割を担うホルモンです。
このようなインスリンのはたらきは、肥満などによって弱められてしまい、血液中のブドウ糖がうまく消費されず、血液の中に残されたままとなってしまいます。
また、余分なブドウ糖を筋肉などに蓄えることもできなくなってしまうため、血糖値の上昇が引き起こされてしまうのです。
しかし、運動によって、血液中にあふれているブドウ糖は、筋肉の収縮のためのエネルギー源として消費されます。
筋肉の収縮に必要なブドウ糖の取り込みは、インスリンのはたらきとは関係なく行われるものであり、インスリン抵抗性が見られる場合でも起こる現象です。
そのため、運動に取り組むことによって、インスリンのはたらきが弱められている場合でも、ブドウ糖を消費して血糖値が安定する効果が期待できます。
(2)インスリンのはたらきが改善する
運動を行うことで、インスリンのはたらきが改善することも、2型糖尿病の予防に効果的な理由として挙げられます。
特に運動不足によって肥満の状態に陥っている場合には、脂肪細胞からインスリンのはたらきを妨げる悪玉アディポサイトカインという物質が放出され続けます。
これによって、血糖値が高い状態が続いてしまうのです。
しかし、運動を行うことで血糖値が下がると同時に、脂肪の燃焼が促され、脂肪細胞が小さくなります。
そうすると、インスリンのはたらきが改善されます。
また、運動によって筋肉量が次第に増加すると、インスリンのはたらきの改善によって、余分なブドウ糖が筋肉に蓄えられることになります。
これによって、さらに血糖値を安定させる効果も期待できるのです。
なお、インスリンのはたらきの改善効果は、1回の運動で1~3日程度続くことが知られています。
もっとも、長くても3日以内にはその効果も失われてしまうため、間を空けずに運動に取り組むことがインスリン抵抗性を改善させるためにも重要といえるでしょう。
(3)基礎代謝が向上する
運動を継続的に行うことで、基礎代謝が向上する効果も期待できます。
基礎代謝とは、心臓や血管、臓器などの運動のほか、呼吸や血圧の調整など、私たちが無意識的に行っている活動です。
これらの活動にもブドウ糖をはじめとするエネルギーが利用されています。
人間の1日の消費エネルギーのうち、基礎代謝によって消費される量は60%程度ともいわれています。
また、基礎代謝は24時間休むことなく行われているため、運動による基礎代謝の向上は、継続的にブドウ糖の消費を促し、血糖値をさらに安定させることにもつながるのです。
なお、基礎代謝を維持・向上させるものとして、コーヒーに含まれるカフェインも挙げられます。
コーヒーの飲用習慣と糖尿病の予防効果については、以下の記事も合わせてご参照ください。
2.糖尿病の予防に効果的な運動の種類

上記のように、運動に取り組むことで血糖値を安定させることができるほか、インスリンのはたらきを改善させる効果も期待することができます。
そのため、健康診断などで血糖値が高いことを指摘されたり、糖尿病予備群(境界型)であると診断を受けたりした場合には、運動によって血糖値を安定させることが大切です。
早期に運動に取り組むことにより、将来的に2型糖尿病を発症してしまうリスクを抑えることにもつながります。
運動にはさまざまなものがありますが、2型糖尿病の発症を予防するためには、以下のような種類の運動に取り組むことがおすすめです。
- 有酸素運動
- レジスタンス運動
- 柔軟・バランス運動
予防効果をさらに高めるためには、有酸素運動とレジスタンス運動を組み合わせて行うことが望ましいとされています。
しかし、運動不足が長く続いている場合やいきなり運動を始めることに抵抗感があるケースも考えられます。
そのような場合には、まずは柔軟運動やバランス運動から始め、徐々に有酸素運動などを行うようにすることもおすすめです。
なお、糖尿病予備群(境界型)の概要や診断基準、放置することによるリスクなどについては、以下の記事も参考になります。
(1)有酸素運動

有酸素運動とは、酸素を体の中に取り入れることによって筋肉を動かす運動のことです。
例えば、ジョギングやウォーキング、サイクリングや水泳などがこれにあたります。
全身の筋肉を動かしながら行うことが前提となるため、多くのブドウ糖を効率的にエネルギー源として消費することができます。
なお、負担がかかりすぎる運動では酸素が十分に体の中に取り込まれず、ブドウ糖などの消費にもつながらないことがあるため、注意が必要です。
具体的には、少し汗ばむ程度の運動が望ましいとされています。
例えば、ウォーキングであれば、1日に1万歩を目標に行うことが効果的であるといわれています。
もっとも、普段の運動習慣やライフスタイルによっても、達成することが難しいケースも考えられます。
そのような場合には、まずは1日10分を目標に週に2~3回のウォーキングから始め、徐々に運動量を増やしていくなど、段階的に取り組んでいくこともおすすめです。
特に仕事や家事などで忙しく、運動のための時間を確保できない場合には、週末に短時間だけジョギングやウォーキングに取り組むなど、少しずつ体を動かす習慣を取り入れましょう。
(2)レジスタンス運動

レジスタンス運動とは、筋肉に負荷をかけることによって行う運動です。
具体的には、筋力トレーニングのことを指し、スクワットや腕立て伏せ、ダンベル運動などが挙げられます。
筋肉に負荷をかけることで、筋肉の組織が傷つき、修復が促されることによって筋線維が徐々に太くなり、筋肉量が増加します。
これによって、基礎代謝も向上し、脂肪の燃焼が促されることで太りにくい体を作ることが可能です。
また、増えた筋肉に余分なブドウ糖が蓄えられることで、血糖値の上昇を抑えることにもつながります。
特に生活習慣などの乱れによって引き起こされる2型糖尿病は、中年以降に発症することが多いです。
中年以降では、糖尿病とは無関係に筋肉量の低下なども徐々に見られることがあるため、積極的にレジスタンス運動に取り組むことで、筋肉量の維持と糖尿病予防の双方に効果が期待できます。
(3)柔軟・バランス運動

長い期間にわたって運動不足の状態が続いている場合には、上記のような運動を始めることに抵抗感がある場合も考えられます。
また、急に運動を始めることで怪我などの原因となることもあるため、注意が必要です。
そのような場合には、柔軟体操やバランス運動など、室内でも無理なく行うことができる運動に取り組んでみましょう。
特に柔軟体操を行うことで、固まった筋肉をほぐすことができ、将来的に有酸素運動やレジスタンス運動に取り組む際にも有益です。
このほか、ヨガやピラティスなども効果的といえます。
特に筋肉量が低下している場合や体力に自信がない方でも、無理なく始めることができます。
また、ヨガやピラティスにはリラックス効果があり、ストレスを軽減させることも可能です。
持続的なストレスにさらされると、体の中ではストレスホルモンが放出され、血糖値が上昇しやすくなってしまいます。
しかし、ヨガなどに取り組むことでストレスを軽減させ、血糖値の急激な上昇を抑える効果も期待できるでしょう。
糖尿病とストレスの関係については、以下の記事も合わせてご覧ください。
3.糖尿病の予防効果を高めるための運動のポイント

糖尿病の予防効果を高めるためには、運動に一時的に取り組むだけでなく、継続的に行うことが最も重要です。
継続的な運動習慣を身につけることで、基礎代謝を高めてインスリンのはたらきを改善し、血糖値を持続的に安定させることにつながります。
そのためには、以下のポイントを押さえることが大切です。
- いきなり激しい運動は行わない
- 食後1時間以内に運動を行う
- 適切な頻度・回数で運動を続ける
- 食事の栄養バランスとタイミングも工夫する
順にご説明します。
(1)いきなり激しい運動は行わない
長期間にわたって運動習慣がなかった場合には、急激にジョギングやウォーキングを始めるのではなく、まずは簡単な運動から始めるようにしましょう。
また、仕事や生活サイクルによっては運動の機会を作ることが難しいことも考えられます。
そのような場合には、職場や自宅にいるときでもできるような運動から取り入れることがおすすめです。
具体的には、エレベーターやエスカレーターの代わりに階段を使ったり、近くに出かける際にはなるべく徒歩や自転車で移動するようにしたりすることが考えられます。
このように、生活の中でまずは無理のない運動から取り入れることが大切です。
なお、座っている時間の長さと立っている時間の長さのバランスを整えることで、インスリンのはたらきを改善させる効果が期待できることが知られています。
そのため、仕事中にトイレに行く場合には違う階のトイレを利用したり、座っている姿勢が1時間以上続く場合には途中で席を外して立った姿勢でストレッチをしたりしましょう。
このような少しの工夫を積み重ねることで、運動量を確保することが可能です。
(2)食後1時間以内に運動を行う
一般的に食事の後は血糖値が最も高くなりやすいです。
これは、食事を通じてブドウ糖が体の中に取り込まれることに理由があります。
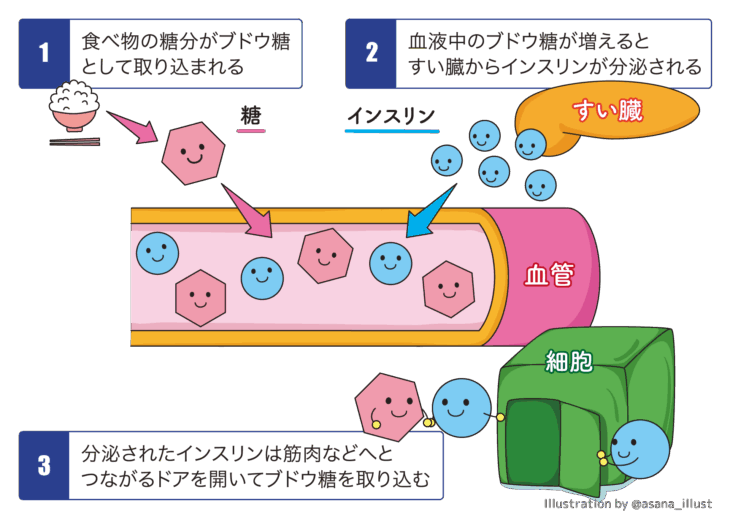
なお、食後2時間を経過する頃が最も血糖値が高くなりやすいため、それを防ぐためにも食後1時間以内に運動を行うことが望ましいといえるでしょう。
特に食後に血糖値が急激に上昇する場合には、血糖値を下げるために大量のインスリンが放出されることになり、膵臓に負担をかけてしまいます。
そのため、食後に運動を行うことで、血液中のブドウ糖を効率よく消費し、急激な血糖値の上昇を抑えることにつながります。
これによって、膵臓への負担を軽減し、インスリンの放出リズムと放出量を整えることにもつながり、糖尿病の予防効果を高めることが可能です。
食後血糖値の急激な上昇とそれに伴うインスリンの過剰な放出は、血糖値の乱れを引き起こし、血管を傷つけるなど、さまざまなリスクが高まります。
血糖値の急激な変動によって引き起こされる症状や放置するリスクについては、以下の記事で詳しく解説しています。
(3)適切な頻度・回数で運動を続ける
適切な頻度と回数で運動を続けることも重要です。
具体的には、週に150分以上の有酸素運動と週に2~3回程度のレジスタンス運動を行うことが推奨されています。
もっとも、有酸素運動については、1日に連続して150分の運動を行うのではなく、週に通算して150分以上であればよいとされています。
例えば、20~30分程度の運動を1日に2~3回、週に3日程度行うことでも糖尿病の予防効果を期待することが可能です。
このように、無理なく続けることができる頻度で運動に取り組むことを意識しましょう。
また、日常生活の中で少しずつ運動量を確保することと合わせることで、予防効果を高めることにもつながります。
(4)食事の栄養バランスとタイミングも工夫する
運動に継続的に取り組むことは血糖値を安定させることにつながりますが、運動だけでは十分な効果を引き出すことにはならない点に注意が必要です。
これは、血糖値は食事によって体に取り込まれるブドウ糖の量によっても左右されることに理由があります。
そのため、食事の栄養バランスを改善させることも意識しましょう。
具体的には、炭水化物(糖質)に偏った栄養バランスを見直し、血糖値の急激な上昇を抑える効果が期待できる食物繊維やミネラルなどを積極的にとることが大切です。
特に食物繊維を多く含む野菜を先に摂取し、その後にタンパク質をとり、最後に炭水化物をとることで、食後血糖値の急激な上昇を防ぐ効果が期待できます。
また、食事をとるタイミングはなるべく毎日同じになるように整えることで、1日の血糖値の変動を安定させることが可能です。
そのため、1日に3食をしっかりとるなど、規則正しい食習慣も心がけるようにしましょう。
なお、食事を抜いた状態で運動を行うと、ブドウ糖が過剰に消費されることによって低血糖に陥ったり、血糖値が下がりすぎないようにインスリン拮抗ホルモンが放出されたりします。
これによって、動悸やめまいなどの症状が現れたり、運動後に却って血糖値が上昇しやすくなったりすることがあるため、注意が必要です。
運動を行う際には、その前に軽く食事をとっておくことが血糖値を安定させるためにも重要であることを押さえておきましょう。
4.糖尿病治療と運動の注意点

運動は、糖尿病の発症を予防する効果が期待できるだけでなく、糖尿病の治療にも効果的といえます。
特に2型糖尿病の治療では、運動療法と食事療法を組み合わせることが基本です。
インスリンの量が不足している1型糖尿病ではインスリン注射による治療が必要不可欠ですが、2型糖尿病では食事と運動によって血糖値が安定すれば必ずしも必要ではありません。
しかし、2型糖尿病の治療で運動に取り組む場合には、以下の点に注意しながら進めることが大切です。
- 運動前に血糖値を把握する
- こまめな水分補給を行う
- 低血糖のリスクに対処する
- 基礎疾患や合併症がある場合は必ず医師に相談する
順に解説します。
(1)運動前に血糖値を把握する
運動を行う前には、必ず血糖値を測定し、把握することが大切です。
特に空腹時には血糖値が低くなる傾向があり、この状態で運動を行うと、ブドウ糖が消費されて血糖値がさらに低下する可能性もあります。
また、経口血糖降下薬やインスリン注射による治療を行っている場合には、こまめに血糖値の把握とコントロールを行うことが重要です。
なお、ランニングなどの激しい運動を行うと、心臓や肺に負担をかけてしまい、心拍数や脈拍の上昇を招きます。
さらに、急激に負荷をかけることによって、体の中ではストレスホルモンが放出され、血糖値が上昇しやすくなることもあります。
そのため、運動前の血糖値(随時血糖値)が250㎎/dL以上の場合には運動を行わないようにしましょう。
(2)こまめな水分補給を行う
運動を行うことで、発汗量が増え、体の中の水分が不足します。
そのため、運動の前や途中などで、こまめに水分補給を行うことも意識しましょう。
特に糖尿病を発症すると、高血糖によって血液がドロドロの状態になっていることが多いです。
そうすると、体は血液の濃度を薄めるために血管の外の細胞から水分を取り入れ、体が脱水状態に陥ってしまいます。
このような状態で運動を行ってしまうと、体はさらに水分不足の状態に陥り、血液の濃度がさらに濃くなって血糖値の上昇につながることに注意が必要です。
これを防ぐためにも、運動の前後には十分な水分補給を行うほか、運動中にも喉の渇きなどを感じた場合にはこまめに水分をとることを心がけましょう。
(3)低血糖のリスクに対処する
運動に取り組むことにより、ブドウ糖の消費が促され、血糖値が下がります。
しかし、正常な範囲を超えて血糖値が下がってしまう状態(低血糖)に陥ることは避けなければなりません。
低血糖とは、空腹時の血糖値が70㎎/dL以下まで下がってしまったことをいい、血糖値の変動によって以下のような症状が見られます。
| 血糖値の範囲 | 現れる主な症状 |
| 70㎎/dL未満 |
|
| 50㎎/dL程度 |
|
| 50㎎/dL以下 |
|
これらの症状を放置することで、生命にも関わるケースもあるため、特に注意が必要です。
運動による低血糖は、普段よりも激しい運動を行った場合や長い時間にわたって有酸素運動を行った場合などに生じやすい傾向があります。
運動中に低血糖に陥ることを防ぐためには、運動前にしっかりと食事をとることや必要に応じて運動の途中で分食をすることなどの対策が挙げられます。
このように、低血糖に陥った場合に備えて対策を講じておくことも重要です。
なお、糖尿病の治療中には、さまざまな要因によって低血糖が引き起こされる可能性があります。
糖尿病の治療中に低血糖が生じるメカニズムや低血糖に陥った場合の対処法・予防法については、以下の記事で詳しく解説しています。
(4)基礎疾患や合併症がある場合は必ず医師に相談する
糖尿病のほかに基礎疾患がある場合や合併症を発症している場合には、主治医と相談した上で運動に取り組むようにしましょう。
運動を行うことによって、一時的に血圧が上昇してしまうことがあります。
そのため、狭心症や心不全、高血圧なども合併している場合には、運動を行うことによって却って症状が悪化するリスクがあるのです。
このように、糖尿病以外にも合併症や病気を抱えている場合には、運動によるメリットよりもデメリットが上回ることもあります。
特に合併症の内容によっては、以下の点に注意しましょう。
| 合併症の内容 | 運動を行う際の注意点 |
| 糖尿病性神経症 | 足の感覚が鈍い場合には、傷や水ぶくれなどの有無を確認し、足のサイズに合わせた靴を選ぶ |
| 糖尿病性腎症 | 血圧や脈拍への影響が少ない軽度の運動を行うようにする |
| 糖尿病性網膜症 | 重度の網膜症の場合には、血圧に影響を与える激しい運動や頭を上下に動かす運動などは避ける |
| 心血管系疾患 | 血圧に影響を与えるような激しい運動はなるべく控える |
合併症の内容や症状の進行度合いによっては、運動に制限がかかったり禁止されたりすることもあります。
そのため、運動療法の方針や内容については、あらかじめ主治医と相談の上で進めることが最も重要です。
なお、合併症の有無に関わらず、以下のいずれかにあてはまる場合には、運動を中止することが求められます。
- 急性感染症を発症した
- 倦怠感や吐き気がある
- 頭痛やめまいがある
- 過労や睡眠不足
- 足腰や関節の痛みが強い
- 発熱がある
- 動悸や息切れ、胸の痛みがある
- 下痢や便秘が見られる など
そのため、運動前はもちろん、普段から体調を把握するようにしましょう。
2型糖尿病に合併しやすい病気については、以下の記事も合わせてご覧ください。
まとめ
本記事では、運動を行うことが糖尿病の予防に効果的な理由や予防効果を高めるためのポイントなどについて解説しました。
定期的に有酸素運動やレジスタンス運動に取り組むことで、血糖値を改善する効果が期待でき、そのことが糖尿病の発症を防ぐことにもつながります。
また、長期にわたって血糖値を安定させるためには、一時的ではなく継続的に運動に取り組むことも重要です。
そのためには、年齢や体力に応じて無理のない範囲で続けることが大切といえます。
糖尿病は自覚症状に乏しく、本人も気づかないうちに発症していることもあります。
運動不足などによる生活習慣の乱れや血糖値が高いことが気になる方は、一度内分泌科などの専門の医療機関を受診し、精密検査を受けることをおすすめします。